อีสุกอีใส (Chickenpox) - Update
- โดย ณภัทร กิตติวรนนท์ และ ศ. คลินิก พญ. ศิราภรณ์ สวัสดิวร
- 14 ธันวาคม 2567
- Tweet
สารบัญ
เกริ่นนํา
อาการและอาการแสดง
- ในวัยรุ่นและผู้ใหญ่
- ในเด็ก
- การตั้งครรภ์และทารกแรกเกิด
การวินิจฉัยโรค
- ของเหลวในตุ่มน้ำ
- การวินิจฉัยในครรภ์
การป้องกัน
- มาตรการด้านสุขอนามัย
- การฉีดวัคซีน
การรักษา
- สําหรับเด็ก
- สําหรับผู้ใหญ่
เกริ่นนำ
อีสุกอีใส เป็นโรคที่ติดต่อได้ง่ายมากและสามารถป้องกันได้ด้วยวัคซีน โรคนี้เกิดจากการติดเชื้อครั้งแรกของไวรัสวาริเซลลา ซอสเตอร์ (Varicellar Zoster Virus – VRV) ซึ่งเป็นสมาชิกของตระกูลไวรัส เริม(Herpesvirus) มีลักษณะเด่นคือ ผื่นที่ผิวหนังซึ่งกลายเป็นตุ่มน้ำคันและต่อมากลายเป็นสะเก็ด ผื่นมักเริ่ม จากบริเวณหน้าอก หลัง และใบหน้า จากนั้นจึงลุกลามไปยังส่วนอื่นของร่างกาย อาการต่าง ๆ เช่น มีไข้ อ่อนเพลีย และปวดศีรษะ มักคงอยู่นานประมาณ 5-7 วัน โรคนี้อาจมีภาวะแทรกซ้อน เช่น ปอดอักเสบ การอักเสบของสมอง และการติดเชื้อแบคทีเรียที่ผิวหนัง โดยทั่วไปแล้วโรคอีสุกอีใสมักมีความรุนแรงมากกว่า ในผู้ใหญ่เมื่อเทียบกับเด็ก
อีสุกอีใส เป็นโรคที่แพร่กระจายทางอากาศ ติดต่อจากคนสู่คนได้ง่าย โดยเฉพาะผ่านการไอหรือจามของผู้ติดเชื้อ ระยะฟักตัวของโรคคือ 10–21 วัน หลังจากนั้นจะมีผื่นที่เป็นลักษณะเฉพาะปรากฏขึ้น โรคนี้สามารถแพร่เชื้อได้ตั้งแต่ 1-2 วันก่อนที่ผื่นจะปรากฏ จนกระทั่งตุ่มน้ำทั้งหมดกลายเป็นสะเก็ด และยัง สามารถติดต่อผ่านการสัมผัสกับตุ่มน้ำของผู้ติดเชื้อได้อีกด้วย และในกรณีของผู้เป็นงูสวัด (Shingles) ผู้ที่ยังไม่มีภูมิคุ้มกันสามารถติดอีสุกอีใสจากการสัมผัสตุ่มน้ำของผู้ที่เป็นงูสวัด
การวินิจฉัยโรค มักทำได้จากอาการที่ปรากฏ แต่ในกรณีที่ไม่ชัดเจน อาจใช้วิธีตรวจสอบทางห้อง ปฏิบัติการ เช่นการตรวจหา DNA ของไวรัส ในของเหลวจากตุ่มน้ำหรือสะเก็ด โดยการทดสอบ PCR (Polymerase Chain Reaction) นอกจากนี้การตรวจหาแอนติบอดี้ สามารถทำได้ เพื่อยืนยัน ว่าบุคคลนั้นได้รับเชื้อและเกิดภูมิคุ้มกันขึ้น โดยทั่วไป คนมักจะเป็นอีสุกอีใสเพียงครั้งเดียวตลอดชีวิต แม้ว่าการติดเชื้อซ้ำ จะเกิดขึ้นได้ แต่ก็มักไม่มีอาการใด ๆ
ตั้งแต่มีการนำวัคซีนป้องกันโรคอีสุกอีใสมาใช้ในสหรัฐอเมริกาเมื่อปี ค.ศ. 1995 จำนวนผู้ป่วยและภาวะแทรกซ้อนจากโรคลดลงอย่างมาก วัคซีนมีประสิทธิภาพในการป้องกันโรคได้ประมาณ 70–90% กรณีที่มีการติดเชื้อแบบมีอาการ ก็จะช่วยลดอาการรุนแรงได้ ควรให้เด็กได้รับการฉีดวัคซีนตามนัดอย่างเคร่งครัด เรื่องนี้เป็นการแนะนำในหลายๆประเทศเช่นกัน กรณีเกิดการสัมผัสเชื้อ และได้รับวัคซีนภายใน 3 วันหลังการสัมผัสเชื้อ (post- exposure vaccination) จะสามารถช่วยลดความเสี่ยงการติดเชื้อได้ประมาณ 70-90% เช่นกัน ขึ้นกับอายุ ภูมิคุ้มกันพื้นฐาน และระดับการสัมผัสเชื้อ รวมทั้งจะช่วยลดความรุนแรงของโรคและลดภาวะแทรกซ้อน อย่างไรก็ตาม การฉีดวัคซีนในระยะ 5 วันหลังการสัมผัสเชื้อก็ได้ผลดีเช่นกันแต่น้อยกว่าภายใน 3 วันแรก
สำหรับการดูแลผู้ที่ติดเชื้อ การใช้โลชั่นคาลาไมน์ช่วยบรรเทาอาการคัน การตัดเล็บให้สั้นช่วยลดการเกิดบาดแผลจากการเกา และการใช้พาราเซตามอล (อะเซตามิโนเฟน) ช่วยลดไข้ได้ สำหรับผู้ที่มีความเสี่ยงต่อภาวะแทรกซ้อนรุนแรง แพทย์แนะนำให้ใช้ยาต้านไวรัส เช่น อะไซโคลเวียร์
โรคอีสุกอีใสสามารถพบได้ทั่วโลก ในปี ค.ศ. 2013 มีผู้ป่วยโรคอีสุกอีใสและงูสวัดรวมกันประมาณ 140 ล้านรายทั่วโลก ก่อนเริ่มมีการฉีดวัคซีน จำนวนผู้ป่วยในแต่ละปีใกล้เคียงกับจำนวนประชากรที่เกิดใหม่ แต่หลังจากมีการฉีดวัคซีน ตัวเลขผู้ติดเชื้อในสหรัฐอเมริกาลดลงเกือบ 90% ในปี ค.ศ. 2015 โรคอีสุกอีใสทำให้มีผู้เสียชีวิตทั่วโลก 6,400 ราย ลดลงจาก 8,900 รายในปี ค.ศ. 1990 โดยมีอัตราการเสียชีวิตเฉลี่ยอยู่ที่ประมาณ 1 ใน 60,000 ราย
โรคอีสุกอีใสได้รับการแยกออกจากโรคฝีดาษในช่วงปลายศตวรรษที่ 19 และในปี ค.ศ. 1888 มีการค้นพบความสัมพันธ์ระหว่างโรคอีสุกอีใสกับโรคงูสวัด คำว่า “chicken pox” ถูกใช้ครั้งแรกในเอกสารในปี ค.ศ. 1658 โดยมีข้อสันนิษฐานหลายประการเกี่ยวกับที่มาของคำว่า “chicken” ซึ่งหนึ่งในนั้นคือการสะท้อนถึงความรุนแรงของโรคที่ค่อนข้างน้อยเมื่อเทียบกับโรคติดเชื้อร้ายแรงอื่นๆ
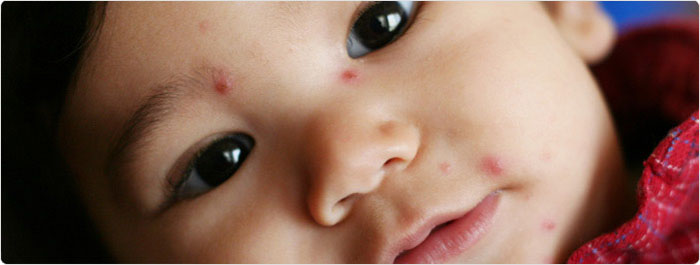
สัญญาณและอาการแสดง
ในระยะแรกเริ่ม ผื่นจะมีลักษณะ เป็นตุ่มใสๆ กระจายบนผิวหนัง
- ในวัยรุ่นและผู้ใหญ่ อาการเริ่มต้น เช่น คลื่นไส้ เบื่ออาหาร ปวดกล้ามเนื้อ ปวดศีรษะ จากนั้นจะมีผื่นที่มีลักษณะเฉพาะ คือเกิดเป็นผื่นแดงซึ่งจะเปลี่ยนเป็นตุ่มน้ำใสอย่างรวดเร็ว หรืออาจมีผื่นในปากซึ่งตุ่มแผลในปากพบได้บ่อยที่จะเกิดก่อนมีผื่นที่ผิวหนัง อย่างไรก็ตาม อาการอ่อนเพลีย และมีไข้ต่ำ พร้อมมีผื่นลักษณะแบบนี้ เป็นตัวช่วยที่จะทำให้เราสงสัยว่าผื่นที่เกิดขึ้นนี้ น่าจะเป็นโรคอีสุกอีใส
- ในเด็ก โดยทั่วไปโรคมักไม่แสดงอาการเหมือนวัยรุ่นเเละผู้ใหญ่ อาการแรกที่พบมักคือเป็นผื่นหรือจุดแดงในช่องปาก ต่อมาในวันเดียวกัน ก็จะมีผื่นมักเริ่มบนบริเวณลำตัว ใบหน้า หนังศรีษะ แล้วกระจายไปสู่แขนขา โดยเริ่มเป็นจุดแดงๆ แล้วพัฒนาไปเป็นตุ่มนูน ตุ่มน้ำ และตุ่มหนองภายใน 10–12 ชั่วโมง จากนั้นจะเกิดลักษณะ เหมือนถุงน้ำหยุ่นๆ อาจมีหนอง แล้วยุบบุ๋มลง และกลายเป็นสะเก็ด หลุดหายไป ในระยะเวาลา 5-20 วัน
ในช่วงที่เป็นตุ่มน้ำ คนไข้มักมีอาการคันมาก ตุ่มน้ำอาจปรากฏบนฝ่ามือ ฝ่าเท้า และบริเวณอวัยวะเพศ นอกจากนี้ ผู้ป่วยจะมีแผลในปาก มักเป็นแผลเล็กๆ อาจพบลามไปที่ต่อมทอนซิลได้ ทำให้รู้สึกเจ็บ คันหรือทั้ง สองอย่าง การมีแผลในปากของคนไข้อุกอีใส่ เรียกว่ามีผื่นภายใน (enanthem- oral ulcers) ซึ่งอาจเกิดขึ้น ก่อน ผื่นภายนอก (exanthem-external rash) 1–3 วัน หรือเกิดขึ้นพร้อมกัน อาการของโรคอีสุกอีใส จะเริ่มปรากฏ 10–21 วันหลังจากสัมผัสกับผู้ติดเชื้อ สำหรับผู้ใหญ่ มักมีผื่นที่ลุกลามมากขึ้น ไข้ยาวนานกว่า และมีโอกาสเกิดภาวะแทรกซ้อน เป็นปอดอักเสบได้ ที่เรียกว่า ปอดบวม วาริเซซลลา
ในระยะที่มีอาการมีน้ำมูก เป็นระยะที่ยังตรวจพบเชื้อไวรัสอีสุดอีใสได้ โดยอาการน้ำมูกจะเกิดขึ้นก่อน การระยะผื่น ซึ่งหมายถึงทั้งผื่นในปากและและผื่นผื่นที่ผิวหนัง 1–2 วัน ดังนั้ผู้ติดเชื้อจึงสามารถแพร่เชื้อ ได้ตั้งแต่ 1–2 วันก่อนที่จะมีอาการของผื่นได้ และเชื้อจะยังคงแพร่เชื้อได้จนกว่าตุ่มน้ำทั้งหมดจะแห้งและ กลายเป็นสะเก็ด ซึ่งมักใช้เวลาประมาณ 4–5 วัน หลังจากนั้นจำนวนเชื้อไวรัสจากทางจมูกจะหมดไปโรคอีสุกอีใสมักหายเอง ภายใน 1–2 สัปดาห์ บางกรณีผื่นอาจคงอยู่นานถึงหนึ่งเดือน
แม้โรคอีสุกอีใสจะไม่ค่อยทำให้เสียชีวิต แต่ในผู้ใหญ่ โดยเฉพาะผู้ชาย โรคมักมีความรุนแรงมากกว่า ผู้หญิงหรือเด็กผู้หญิงตั้งครรภ์ที่ไม่มีภูมิคุ้มกันและผู้ที่มีภาวะภูมิคุ้มกันบกพร่องมีความเสี่ยงสูงที่สุดต่อภาวะแทรกซ้อนรุนแรง ในเด็กที่มีโรคเส้นเลือดแดงตีบ (Arterial Ischemic Stroke–AIS) พบว่าหนึ่งในสาม มีความ สัมพันธ์กับการติดเชื้ออีสุกอีใสในรอบปีที่ผ่านมา สำหรับภาวะแทรกซ้อนในระยะยาวที่พบได้บ่อยที่สุดของ อีสุกอีใสคือ โรคงูสวัด ซึ่งเกิดจากการกระตุ้นไวรัสวาริเซลลา ซอสเตอร์ที่ซ่อนตัวในร่างกายหลังจากการ ติดเชื้ออีสุกอีใสในวัยเด็กหลายสิบปีที่ผ่านมา
- การตั้งครรภ์และทารกแรกเกิด
ถ้าหญิงตั้งครรภ์ยังไม่เคยติดเชื้ออีสุกอีใส หมายถึง วาริเซลลา ซอสเตอร์ ไวรัส (VZV- Varicella (Virus) มาก่อน แล้วมาติดเชื้อเป็นครั้งแรกในระหว่างตั้งครรภ์ การติดเชื้อไวรัส VZV ครั้งแรกอาจก่อให้เกิด ความเสี่ยงรุนแรงต่อทารกในครรภ์ โดยเฉพาะในช่วง 6 เดือนแรกของการตั้งครรภ์ และถ้าเกิดในช่วงไตรมาส ที่สาม คุณแม่มีโอกาสเกิดอาการที่รุนแรงมากขึ้น
สำหรับหญิงตั้งครรภ์ที่เคยเป็นโรคอีสุกอีใสหรือเคยติดเชื้อมาก่อนโดยมีอาการ ภูมิคุ้มกัน จากการติดเชื้อหรือจากการได้รับวัคซีน ร่างกายจะถ่ายทอดแอนติบอดีผ่านรกไปยังทารกในครรภ์ ช่วยลด ความเสี่ยงในการติดเชื้อในทารกได้
การติดเชื้อที่เกิดขึ้นในช่วง 28 สัปดาห์แรกของการตั้งครรภ์ อาจนำไปสู่ กลุ่มอาการไวรัส อีสุกอีใสแต่กำเนิด (congenital varizella syndrome) ซึ่งอาจส่งผลต่อพัฒนาการของทารก ตั้งแต่ความผิดปกติเล็กน้อย เช่น นิ้วเท้าหรือนิ้วมือพัฒนาไม่สมบูรณ์ ไปจนถึงความผิดปกติรุนแรง เช่น ความบกพร่องของระบบขับถ่ายและทวารหนัก การติดเชื้อในช่วงที่ดวงตาทารกกำลังพัฒนา คือระยะ 4-7 สัปดาห์แรก จะมีผลต่อการพัฒนาของถุงเลนส์ ทำให้เกิดความผิดปกติของตา ( ocular abnormalities) หลายประการเช่น ต้อกระจก ตาขนาดเล็กผิดปกตอ จดตาอักเสบ เส้นประสาทตาฝ่อ นอกจากนี้ยังมีโอกาสเกิดปัญหาในอวัยวะอื่นๆ ได้แก่
-
- สมอง: โรคสมองอักเสบ, ศีรษะเล็กผิดปกติ, น้ำคั่งในโพรงสมอง, การพัฒนาของสมองไม่สมบูรณ์
- ตา: ขั้วประสาทตาถูกทำลาย, ถุงเลนส์ตา, ดวงตาเล็กผิดปกติ, ต้อกระจก, จอตาอักเสบ, เส้นประสาทตาฝ่อ
- ระบบประสาท: ความเสียหายต่อไขสันหลังส่วนคอและส่วนล่าง, ความบกพร่องของการ เคลื่อนไหวร่างกาย การสูญเสียการทำงานของกล้ามเนื้อและการรับความรู้สึก, ความบกพร่องการทำงานกล้ามเนื้อผ่านการกระตุ้นเส้นเอ็นลึก, ความผิดปกติของม่านตา และกลุ่มอาการฮอร์เนอร์ (เกิดจากความ เสียหายหรือการทำงานผิดปกติของเส้นประสาทที่ควบคุมการทำงานของดวงตา)
- ร่างกาย: แขนหรือขาเล็กผิดปกติ, การทำงานของหูรูดในระบบขับถ่ายผิดปกติ
- ผิวหนัง: แผลเป็นบนผิว, ผิวหนังด่างขาวขาดเม็ดสี
การติดเชื้อที่สำคัญมากอีกช่วงคือ ช่วงปลายของการตั้งครรภ์หรือหลังคลอดเรียกว่า "ไวรัสอีสุกอีใสในทารกแรกเกิด"
-
- แม่ติดเชื้อในระยะนี้ ทำให้มีโอกาสคลอดลูกก่อนกำหนด
- แม่ที่สัมผัสเชื้อในช่วง 7 วันก่อนคลอดจนถึง 8 วันหลังคลอด จะทำให้ทารกมีความเสี่ยงสูงต่อการเกิดปอดบวมและภาวะแทรกซ้อนร้ายแรงอื่น ๆ
อย่างไรก็ตาม หากมารดามีภูมิคุ้มกัน ความเสี่ยงนี้จะลดลงอย่างมาก
การวินิจฉัย
การวินิจฉัยโรคอีสุกอีใสส่วนใหญ่ สามารถอาศัยอาการและอาการแสดง ซึ่งมีลักษณะเฉพาะคือหลังมีอาการนำ เช่นอาการไข้ จะตามด้วยอาการทางผื่นผิวหนังดังกล่าวข้างต้น สามารถยืนยันการวินิจฉัยสามารถ โดยการตรวจสารน้ำในตุ่มน้ำ หรือการตรวจเลือดเพื่อหาระดับการตอบสนองทางภูมิคุ้มกันแบบเฉียบพลัน
- ของเหลวในตุ่มน้ำ สามารถตรวจด้วย Tzanck smear หรือการตรวจหาแอนติบอดีต่อเชื้อด้วยวิธีทาง fluorescent ( direct fluorescent antibody) และสามารถเพาะเชื้อไวรัสจากตัวอย่างของเหลวได้ นอกจากนี้การตรวจโดยอาศัยเลือด ก็ใช้วิธีตรวจระดับภูมิคุ้มกัน IgM ซึ่งจะบอกว่ามีการติดเชื้อฉับพลันหรือ และตรวจหาระดับภูมิคุ้มกัน Ig G ซึ่งจะบอกว่าเป็นการติดเชื้อที่ผ่านมาแล้ว
- การวินิจฉัยในครรภ์ การวินิจฉัยการติดเชื้ออีสุกอีใสในทารกในครรภ์สามารถทำได้ด้วยอัลตราซาวด์ โดยควรรอประมาณ 5 สัปดาห์หลังจากที่มารดามีการติดเชื้อครั้งแรก หรือสามารถตรวจด้วย PCR ในน้ำคร่ำของมารดา ซึ่งก็ต้องพิจารณาเปรียบเทียบประโยชน์และข้อแทรกซ้อน การแท้งจากการเจาะน้ำคร่ำ
การป้องกัน มีได้หลายวิธีคือ
- มาตรการด้านสุขอนามัย
การป้องกันการแพร่กระจายของโรคอีสุกอีใสสามารถทำได้โดยการแยกตัวผู้ป่วยออกจากผู้อื่นการป้องกันที่สำคัญคือการหลีกเลี่ยง การสัมผัสกับผู้ป่วยในช่วงระยะเวลาที่เชื้อแพร่กระจายได้ คือตั้งแต่ สามวันก่อนการเกิดผื่น ไปจนถึง สี่วันหลังจากการเกิดผื่น และหลีกเลี่ยงไม่สัมผัสตุ่มน้ำใส และเนื่องจากโรคนี้เป็นโรคที่มีการติดเชื้อในระบบทางเดินหายใจ จึงต้องระมัดระวังการสัมผัสละอองลอยจาก น้ำมูก สารคัดหลั่ง ผ่านการพูด หรือการร้องเพลง
การทำลายเชื้อไวรัสอีสุกอีใส สามารถใช้สารฆ่าเชื้อ เช่น สารฟอกขาวที่มีคลอรีน และเช่นเดียวกับ ไวรัสที่มีเปลือกหุ้มชนิดอื่นๆ ไวรัสนี้ยังไวต่อการแห้ง ความร้อน และสารชะล้างอีกด้วย
- การฉีดวัคซีน
โรคอีสุกอีใสสามารถป้องกันได้ด้วยการฉีดวัคซีน อาการข้างเคียงจากวัคซีนมักไม่รุนแรง เช่น อาจมีอาการปวดหรือบวมเล็กน้อยบริเวณที่ฉีดวัคซีน
วัคซีนอีสุกอีใสชนิดเชื้อเป็นที่อ่อนฤทธิ์ (สายพันธุ์ Oka) ถูกพัฒนาโดย Michiaki Takahashi และ ทีมงานของเขาในประเทศญี่ปุ่นในช่วงต้นทศวรรษ 1970 ต่อมาในปี 1995 บริษัท Merck & Co. ได้รับสิทธิ์ ใช้งานสายพันธุ์ "Oka" ในสหรัฐอเมริกา โดยทีมของ Maurice Hilleman ที่ Merck ได้พัฒนา วัคซีน อีสุกอีใสในปีเดียวกันนั้น
หลายประเทศแนะนำให้ประชาชนได้รับวัคซีน บางประเทศกำหนดให้ได้รับวัคซีนก่อนเข้าเรียน ประถมหนึ่ง เด็กควรให้ได้รับวัคซีนเข็มที่สองภายใน 5 ปีหลังจากได้รับวัคซีนเข็มแรก วัคซีนมีประโยชน์ต่อทั้งเด็กและผู้ใหญ่อย่างน้อยช่วยให้ถ้าเกิดมีการติดเชื้อ อาการก็จะไม่รุนแรง ในเด็กที่ได้รับวัคซีนไปใหม่ๆ เช่นได้รับเพียง 3 วันแล้ว มีคนในบ้านเป็นอีสุกอีใส เด็กที่ได้รับวัคซีนมีโอกาสไม่เกิดโรค หรือถ้าเกิดโรค อาการก็จะเป็นแบบไม่รุนแรง
การสัมผัสกับโรคอีสุกอีใสในวัยผู้ใหญ่ (เช่น จากการใกล้ชิดกับเด็กที่ติดเชื้อ) อาจช่วยเสริมภูมิคุ้มกัน ต่อโรคงูสวัด ( Shingles) ดังนั้น จึงมีแนวคิดว่าหากเด็กส่วนใหญ่ได้รับวัคซีนป้องกันอีสุกอีใส ผู้ใหญ่ อาจ สูญเสีย การกระตุ้นภูมิคุ้มกันตามธรรมชาติ ซึ่งอาจทำให้ภูมิคุ้มกันลดลงและเกิดโรคงูสวัดมากขึ้นในอนาคต อย่างไรก็ตาม จากการการศึกษาในปัจจุบันก็มีข้อมูลว่า การสัมผัสกับเด็กที่เป็นโรคอีสุกอีใส ไม่ได้เป็นปัจจัยสำคัญในการกระตุ้นภูมิคุ้มกันต่อเชื้องูสวัส มีหลายการศึกษาเชื่อว่า การช่วยเสริมสร้างภูมิคุ้มกันต่อเชื้องูสวัสดิ์ดังกล่าวน่าจะเกิดขึ้นจากการได้รับเชื้อไวรัสอีสุกอีใส หลายๆ ครั้งตามธรรมชาติโดยไม่มีอาการ
ในสหรัฐอเมริกา วัคซีนนี้เป็นส่วนหนึ่งของตารางการสร้างภูมิคุ้มกันตามปกติ ขณะที่บางประเทศใน ยุโรปรวมวัคซีนนี้ไว้ในโปรแกรมการฉีดวัคซีนสำหรับเด็ก แต่ไม่ใช่ทุกประเทศที่ให้บริการวัคซีนนี้ ในสหราช อาณาจักร ณ ปี 2014 วัคซีนนี้แนะนำเฉพาะสำหรับผู้ที่มีความเสี่ยงต่อโรคอีสุกอีใสเป็นพิเศษ ซึ่งการมีสภาพการให้วัคซีนเช่นนี้ จะช่วยทำให้ไวรัสยังคงแพร่กระจายอยู่ในวงจรประชากร เกิดการติดเชื้อ การเกิดโรค การไม่เกิดโรค และการกรตุ้นภูมิคุ้ม ซึ่งมีผลช่วยสร้างเสริมภูมิคุ้มกันต่อเชื้องูสวัสดังกล่าวข้างตน ดังนั้นการให้ได้รับวัคซีนตั้งแต่เด็ก จะช่วยลดโอกาสเกิดโรคงูสวัดจากการสัมผัสไวรัสในวัยผู้ใหญ่
ในเดือนพฤศจิกายน 2023 คณะกรรมการร่วมด้านการฉีดวัคซีนและการสร้างภูมิคุ้มกันของสหราช อาณาจักรได้แนะนำให้เด็กทุกคนได้รับวัคซีนในช่วงอายุ 12 เดือน และ 18 เดือน อย่างไรก็ตาม ยังเป็นเพียงคำแนะนำ จึงยังไม่ได้มีการดำเนินการครอบคลุมทั้งหมด สำหรับประเทศที่ยังไม่ได้ มีการฉีดวัคซีน และยังไม่รู้สถานการณ์ระดับภูมิคุ้มกันของประชาชน สามารถตรวจหาระดับภูมิคุ้มกันไวรัสอีสุกอีใสในประชากรได้ ด้วยวิธีทดสอบเอนไซม์อิมมูโนแอสเสย์ ซึ่งเป็นการวัดระดับแอนติบอดีต่อไวรัสที่ช่วยเสริมสร้างภูมิคุ้มกัน หากระดับแอนติบอดีต่ำ หรือไม่ชัดเจน ควรพิจารณาให้มีการได้รับวัคซีน
การรักษา
การรักษาส่วนใหญ่จะเน้นที่การบรรเทาอาการ โดยทั่วไปแล้วผู้ป่วยจะต้องพักรักษาตัวที่บ้าน ในช่วง ที่สามารถแพร่เชื้อได้เพื่อหลีกเลี่ยงการแพร่กระจายเชื้อไปยังผู้อื่น การตัดเล็บมือให้สั้น หรือสวมถุงมืออาจ ช่วยป้องกัน การขีดข่วนและลดความเสี่ยงของการติดเชื้อที่เกิดจากแบคทีเรียที่สอง แม้ว่าจะไม่มีการศึกษาทางคลินิกที่ยืนยันประสิทธิภาพของการใช้โลชั่นคาลามีน (สารเตรียมเคลือบผิวที่มีส่วนผสมของสังกะสีออกไซด์) แต่สารนี้เป็นที่นิยมอย่างกว้างขวาง และจากประวัติการใช้ยาของผู้ป่วยพบว่ามีความปลอดภัยสูง การรักษาความสะอาดให้ดีและทำความสะอาดผิวด้วยน้ำอุ่นทุกวันสามารถช่วยหลีกเลี่ยงการติดเชื้อแบคทีเรียที่สองได้ การขีดข่วนอาจเพิ่มความเสี่ยงในการติดเชื้อที่สอง
พาราเซตามอล (อะเซตามิโนเฟน) สามารถใช้เพื่อลดไข้ได้ แต่ไม่แนะนำให้ใช้แอสไพรินเนื่องจากการใช้แอสไพรินในผู้ป่วยที่เป็นโรคอีสุกอีใสอาจทำให้เกิดโรคร้ายแรงที่ส่งผลต่อสมองและตับที่เรียกว่ากลุ่มอาการ “ไรน์ ซินโดรม” (Reye’ syndrome) และอาจรุนแรงเสียชีวิตได้ ในกรณีที่ผู้ที่มีความเสี่ยงที่จะเกิดภาวะ แทรกซ้อนรุนแรงและได้รับการสัมผัส เชื้อในปริมาณที่มาก อาจพิจารณาให้ได้รับการฉีด Varicella Zoster Immune Globulin (VZIG) ซึ่งเป็นสารภูมิคุ้มกันที่มีภูมิคุ้มกันที่มีปริมาณสูงต่อเชื้อไวรัสอีสุกอีใสเพื่อป้องกันและรักษาได้
การใช้ยาต้านไวรัสในการรักษา
- สําหรับเด็ก
เด็กที่มีอายุต่ำกว่า 12 ปีและมีอายุมากกว่าหนึ่งเดือนจะไม่ควรได้รับยาต้านไวรัส เว้นแต่จะมีภาวะ ทางการแพทย์ อื่นที่ทำให้เสี่ยงต่อการเกิดภาวะแทรกซ้อน และถ้าตัดสินใจใช้ยา aciclovir โดยการกิน และให้กินภายใน 24 ชั่วโมงหลังจากเริ่มมีผื่น จะช่วยลดอาการได้ประมาณหนึ่งวัน แต่ไม่มีผลต่ออัตราการเกิด ภาวะแทรกซ้อน ดังนั้นโดยทั่วไปจึงไม่แนะนำต้องให้ aciclovir สำหรับผู้ที่มีระบบภูมิคุ้มกันปกติ
การรักษาอีสุกอีใสในเด็กมุ่งเน้นที่การบรรเทาอาการ ในขณะที่ระบบภูมิคุ้มกันของเด็กจัดการกับไวรัส สำหรับเด็กอายุต่ำกว่า 12 ปี การตัดเล็บมือให้สั้นและรักษาความสะอาดเป็นส่วนสำคัญของการรักษา เพราะเด็กมักจะขีดข่วนผื่นได้ลึกกว่าผู้ใหญ่
และขอย้ำ ไม่ควรใช้ยาแอสไพรินในการลดไข้ เนื่องจากเกี่ยวข้องกับการเกิดกลุ่มอาการเรย์ ซินโดรม ดังกล่าว มักแนะนำห้ามใช้ในเด็กที่อายุต่ำกว่า 16 ปี
- สําหรับผู้ใหญ่
การติดเชื้อในผู้ใหญ่แม้เป็นผู้มีที่มีสุขภาพแข็งแรง โดยทั่วไปมักมีอาการรุนแรงมากกว่าในเด็ก จึงมักแนะนำให้ใช้ยาต้านไวรัส เช่น aciclovir หรือ valaciclovir โดยต้องเริ่มภายใน 24–48 ชั่วโมงหลังจากการ เริ่มมีผื่น
ผู้ใหญ่มักได้รับการสั่งจ่ายยาต้านไวรัสบ่อยกว่าในเด็ก เพราะจะช่วยลดความรุนแรงของโรคและ ลดความเสี่ยงในการเกิดภาวะแทรกซ้อนได้ดี การให้การรักษาเพื่อบรรเทาอาการอีสุกอีใสในผู้ใหญ่ ก็คล้ายๆในเด็ก เน้นการกระตุ้นให้ผู้ใหญ่เพิ่มการดื่มน้ำเพื่อป้องกันการขาดน้ำและบรรเทาอาการปวดหัว ให้ยาแก้ปวด เช่น พาราเซตตามอล (หรือ อะเซตามิโนเฟน) ให้ยาคาลาไมน์เพื่อบรรเทาอาการคัน ให้ยาต้านฮีสตามีนช่วย บรรเทาอาการคันและอาจใช้ในกรณีอาการคันทำให้ไม่สามารถนอนหลับได้ เพราะยาตัวนี้มีฤทธิ์เป็นยาช่วยระงับประสาทอ่อนๆ สำหรับผู้ใหญ่ที่มีความเสี่ยงสูงในการเกิดภาวะแทรกซ้อน เช่น ผู้หญิงตั้งครรภ์หรือผู้ที่ มีระบบภูมิคุ้มกันอ่อนแอ ยาต้านไวรัสจะมีประโยชน์มากขึ้น
แปลและเรียบเรียงจาก https://en.wikipedia.org/wiki/Chickenpox [2024, December 14] โดย ณภัทร กิตติวรนนท์
อ่านตรวจทานโดย ศ. คลินิก พญ. ศิราภรณ์ สวัสดิวร, กุมารแพทย์



