รังสีรักษา ฉายรังสี ใส่แร่ (Radiation therapy)
- โดย แพทย์หญิง ชลศณีย์ คล้ายทอง
- 10 พฤศจิกายน 2562
- Tweet
- รังสีรักษา ฉายรังสี (ฉายแสง) และ ใส่แร่ คืออะไร?
- ใช้รังสีรักษาโรคอะไรได้บ้าง?
- เตรียมตัวอย่างไรก่อนฉายรังสี?
- ดูแลตนเองอย่างไรระหว่างฉายรังสี?
- ภายหลังฉายรังสีครบแล้วจะทำอย่างไร?
- ใส่แร่รักษาโรคอะไรบ้าง? ดูแลตนเองอย่างไร?
- มะเร็ง (Cancer)
- การฉายรังสีรักษา เทคนิคการฉายรังสี (External irradiation)
- การดูแลตนเองและการดูแลผู้ป่วยมะเร็ง
- การดูแลผิวหนังและผลข้างเคียงต่อผิวหนังบริเวณฉายรังสีรักษา
- การดูแลตนเองเมื่อฉายรังสีบริเวณสมอง
- การดูแลตนเองเมื่อฉายรังสีรักษาบริเวณศีรษะและลำคอ
- การดูแลตนเองเมื่อฉายรังสีบริเวณเต้านม
- การดูแลตนเองเมื่อฉายรังสีบริเวณปอด
- การดูแลตนเองเมื่อฉายรังสีบริเวณช่องท้อง และ/หรืออุ้งเชิงกราน
รังสีรักษา ฉายรังสี (ฉายแสง) และ ใส่แร่ คืออะไร?
รังสีรักษา (Radiation therapy หรือ Radiotherapy หรือ นิยมย่อว่า ‘RT’) คือ การ แพทย์เฉพาะทางสาขาหนึ่ง ที่นำรังสีมาใช้รักษาโรค โดยรังสีที่นำมาใช้เพื่อการนี้ ได้แก่ รังสีชนิดไอออนไนซ์ (Ionizing radiation) ซึ่งมีคุณสมบัติคล้ายๆกับรังสีที่ใช้ถ่ายภาพเอกซเรย์ตามปกติ แต่มีพลังงานสูงกว่ามากเมื่อใช้ในการรักษาโรค ซึ่งอาจเป็นโรคทั่วไป โรคเนื้องอกชนิดไม่ร้ายแรง หรือโรคมะเร็งชนิดต่างๆ โดยการรักษานั้น อาจใช้เพียงรังสีรักษาอย่างเดียว หรือร่วมกับรังสีชนิดอื่นๆ เช่น รังสีความร้อน (ไฮเปอร์เทอร์เมีย/Hyperthermia) แสงเลเซอร์ (Laser) หรือใช้รังสีรักษาร่วมกับการรักษาวิธีอื่นๆ เช่น การผ่าตัด การใช้ยาเคมีบำบัด หรือมักเรียกว่า คีโม (Chemotherapy หรือ นิยมย่อว่า CT) การใช้ฮอร์โมน และการใช้ยารักษาตรงเป้า (Targeted therapy) ซึ่งการเลือกใช้วิธีรักษานั้นๆ ขึ้นอยู่กับข้อบ่งชี้ทางการแพทย์ในผู้ป่วยแต่ละราย
โดยทั่วไปแล้ว รังสีรักษาแบ่งเป็น 2 วิธี คือ
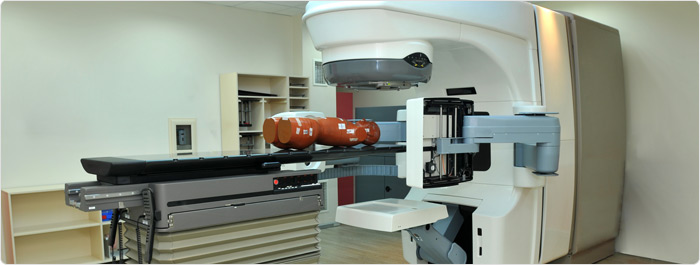
1. การฉายรังสีระยะไกล (เทเลเทอราปี/Teletherapy): คือ การฉายรังสีที่มีต้นกำเนิดของรังสีห่างจากบริเวณที่จะทำการรักษา ซึ่งคือการฉายรังสี (การฉายแสง หรือ External irradiation นิยมย่อว่า ‘XRT’) ที่คนรู้จักคุ้นเคยนั่นเอง เช่น เครื่องฉายรังสีโคบอลต์ (Cobalt) เครื่องเร่งอนุภาค หรือ ลิแนค (Linac หรือ ลิเนีย แอคเซเลราเตอร์ Linear accelerator)
2. การฉายรังสีระยะใกล้ (บราคีเทอราปี/Brachytherapy): คือ การฉายรังสีที่ระยะ ห่างระหว่างต้นกำเนิดรังสีกับบริเวณที่จะทำการรักษามีระยะทางใกล้กัน ซึ่งระยะทางส่วนมากจะห่างกันเพียงไม่กี่เซนติเมตร โดยจะใช้รังสีที่เป็นสารกัมมันตรังสี (ไอโซโทป/Isotope) ฝังเข้าไปในตัวก้อนมะเร็ง หรือสอดใส่ในอวัยวะที่เป็นโพรงของอวัยวะที่เป็นมะเร็ง โดยทั่วไปที่รู้จักกันก็คือ การฝังแร่ หรือการใส่แร่นั่นเอง
ใช้รังสีรักษาโรคอะไรได้บ้าง?
รังสีรักษาสามารถใช้รักษาใน 2 กลุ่มโรคใหญ่ๆ คือ
1. รังสีรักษาในโรคมะเร็ง
2. รังสีรักษาในโรคไม่ใช่มะเร็ง
ก. รังสีรักษาในโรคมะเร็ง: การใช้รังสีรักษาเพื่อรักษาโรคมะเร็งนั้น มีเป้าหมายหลัก 2 ประการ คือ รักษาให้หายขาด (Curative หรือ Definitive) และรักษาเพื่อบรรเทาอาการ (ประ คับประคอง พยุงอาการ/Palliative) ไม่มีโอกาสหายขาด โดยเป้าหมายในการรักษานั้นจะต้องกำหนดก่อนเริ่มการรักษาทุกครั้ง โดยแพทย์จะดูจากองค์ประกอบหลายๆอย่างร่วมกัน ดังนี้
1. สภาพร่างกายผู้ป่วย เพื่อประเมินว่าร่างกายของผู้ป่วยมีความแข็งแรงมากน้อยเพียงใด จะสา มารถทนต่อผลข้างเคียงแทรกซ้อนจากการรักษาได้หรือไม่
2. ระยะของโรคมะเร็ง โรคในระยะที่ 1 ถึง 3 การรักษามักหวังผลให้หายขาด แต่ในระยะที่ 4 ซึ่งเป็นโรคในระยะแพร่กระจายไปยังอวัยวะอื่นๆทางกระแสเลือดหรือทางต่อมน้ำเหลืองไกลจากอวัยวะที่เกิดโรค การรักษามักเป็นเพียงเพื่อบรรเทาอาการเท่านั้น
3. โรคร่วมอื่นๆที่ไม่ใช่โรคมะเร็ง โรคร่วมอื่นๆที่มีผลต่อสภาพร่างกายของผู้ป่วย และยังไม่สา มารถควบคุมโรคนั้นๆได้ เช่น เป็นเบาหวาน เป็นโรคหัวใจ การรักษาในผู้ป่วยกลุ่มนี้ จึงมักทำการรักษาเพื่อบรรเทาอาการ เพราะผู้ป่วยมักจะทนการรักษาแบบหายขาดไม่ได้ และเสี่ยงต่อการเสียชีวิตจากผลข้างเคียงจากการรักษามะเร็ง
4. อายุ ถ้าผู้ป่วยมีอายุน้อยเกินไป เช่นต่ำกว่า 1 ปี หรืออายุมากเกินไป เช่น อายุเกิน 75 ปี การรักษามะเร็งเพื่อหวังผลหายขาด มักเกิดผลข้างเคียงที่รุนแรงเป็นอันตรายต่อชีวิตผู้ป่วยได้ ดัง นั้นการรักษามักเป็นเพียงเพื่อบรรเทาอาการและประคับประคองเท่านั้น
อย่างไรก็ตามแม้ผู้ป่วยจะเป็นมะเร็งในระยะที่ 4 แล้ว แต่เมื่อสภาพร่างกายสมบูรณ์แข็ง แรงมาก แพทย์ผู้ทำการรักษาอาจจะเลือกการรักษาแบบหายขาด เพื่อยืดระยะเวลาของการมีชีวิตอยู่ให้นานขึ้น ทั้งๆที่แพทย์ทราบว่าไม่สามารถรักษาโรคมะเร็งให้หายขาดได้แล้วก็ตาม
ในการรักษาผู้ป่วยเพื่อบรรเทาอาการหรือการรักษาแบบประคับประคองนั้น หวังเพื่อเพิ่มคุณภาพชีวิตของผู้ป่วย และลดอาการไม่สุขสบายของผู้ป่วย เช่น
- อาการปวดจากมะเร็งกระจายไปกระดูก
- อาการจากก้อนมะเร็งอุดตันในบริเวณต่างๆ เช่น การอุดตันของท่อไต (ปวดหลังมาก)
- เลือดออก เช่น มะเร็งปากมดลูกที่มีเลือดออกมาก
- แผลเรื้อรัง เช่น แผลจากมะเร็งเต้านม
- อาการอัมพาต จากมะเร็งกดทับไขสันหลัง
ข. รังสีรักษาในโรคไม่ใช่มะเร็ง: ในการใช้รังสีรักษาในโรคที่ไม่ใช่มะเร็งนั้นจะให้การรักษาเมื่อมีข้อบ่งชี้ ดังต่อไปนี้
1. เมื่อไม่สามารถรักษาด้วยวิธีอื่นๆได้ หรือใช้การรักษาด้วยวิธีอื่นๆแล้วล้มเหลว เช่น การผ่าตัด การใช้ยา การใช้ฮอร์โมน
2. ถ้าไม่ทำการรักษาอาจทำให้ผู้ป่วยเสียอวัยวะหรือเสียชีวิตได้ หรือวิธีการรักษาโรคนั้นจะต้องรักษาด้วยการผ่าตัด แต่สภาพร่างกายของผู้ป่วยไม่สมบูรณ์แข็งแรงพอที่จะทำการผ่าตัดได้เพราะอาจมีโอกาสเสี่ยงต่อการเสียชีวิต
การใช้รังสีรักษาในโรคไม่ใช่โรคมะเร็งนั้นมักเลือกรักษาในผู้ป่วยสูงอายุ เพราะปริมาณรัง สีที่ใช้ในการรักษานั้นค่อนข้างต่ำ ซึ่งอาจส่งผลเป็นตัวก่อมะเร็งเมื่อผู้ป่วยมีอายุยืนยาวเกิน 10 ปีขึ้นไป โดยเฉพาะในผู้ป่วยเด็ก ดังนั้นในผู้ป่วยเด็กจึงจะใช้รังสีรักษาในกรณีที่ถ้าไม่ให้การรักษาอาจทำให้เด็กเสียอวัยวะหรือเสียชีวิตได้ เช่น การเป็นปานที่หนังตา หรือที่ตับ เป็นต้น
ในที่นี้จะกล่าวโดยสังเขป สำหรับโรคที่ไม่ใช่มะเร็งที่มีการใช้รังสีรักษาอย่างกว้างขวางในปัจจุบัน
1. โรคเนื้องอกของต่อมใต้สมอง สามารถใช้รังสีรักษาร่วมกับการใช้ฮอร์โมน หรือการผ่าตัด หากก้อนโตมากจนกดเนื้อสมองโดยเฉพาะบริเวณประสาทตา ซึ่งอาจทำให้ตาบอดได้
2. โรคเส้นเลือดโป่งพองทั้งในระบบสมองและไขสันหลัง ซึ่งไม่สามารถให้การรักษาด้วยการผ่า ตัดได้ (อ่านเพิ่มเติมในเว็บ haamor.com บทความเรื่อง โรคหลอดเลือดสมองโป่งพอง)
3. โรคปานชนิดเกิดจากหลอดเลือดฝอย ซึ่งเกิดตามอวัยวะต่างๆ หรือชนิดเกิดที่ตับ ที่ไม่สามารถทำการผ่าตัดได้
4. แผลเป็นนูน ที่เรียกว่า คีลอยด์ (Keloid) โดยมักจะให้รังสีรักษาในการป้องกันการเกิดแผลจากการผ่าตัดในผู้ป่วยที่มีประวัติเป็นแผลเป็นได้ง่ายและรุนแรง ซึ่งมักจะทำการฉายรังสีภายใน 24 ชั่วโมงหลังผ่าตัด หรือภายใน 7 - 10 วัน
5. ภาวะตาโปน ในผู้ป่วยโรคต่อมไทรอยด์เป็นพิษชนิดเกรว์ฟ (Graves’ disease)
6. ต้อเนื้อ โดยมักจะให้รังสีรักษาหลังผ่าตัด เพื่อลดโอกาสการกลับคืนมาของโรค
7. ภาวะมีกระดูกจับในเนื้อเยื่ออ่อน ที่มักเกิดตามหลังการผ่าตัดเปลี่ยนข้อสะโพก การฉายรังสีจะช่วยลดโอกาสการเกิดภาวะนี้ได้
8. ภาวะผิดปกติอื่นๆของเนื้อเยื่อที่ไม่สามารถรักษาด้วยวิธีอื่นได้ผล เช่น ภาวะอวัยวะเพศชายแข็งตัวมากเกินปกติ
เตรียมตัวอย่างไรก่อนฉายรังสี?
เมื่อผู้ป่วยได้รับการวางแผนว่าจะต้องได้รับการฉายรังสี หรือการรักษาทางรังสีรักษานั้น ผู้ป่วยจะต้องเตรียมเอกสารต่างๆก่อนจะมาพบแพทย์รังสีรักษา ดังต่อไปนี้
- เอกสารสรุปประวัติ และการรักษาที่ผ่านมาแล้วทั้งหมดจากโรงพยาบาลเดิมที่เคยรักษา
- ผลการตรวจทางห้องปฏิบัติการต่างๆ (ตรวจเลือด)
- ผลการตรวจทางเอกซเรย์พร้อมใบอ่านทั้งหมด ไม่ว่าจะเป็นเอกซเรย์ทั่วๆไป เช่น เอกซ เรย์ปอด เอกซเรย์กระดูก เอกซเรย์คอมพิวเตอร์ หรือ ซีทีสแกน (CT scan) เอกซเรย์คลื่นแม่ เหล็กไฟฟ้า เอมอาร์ไอ (MRI) อัลตราซาวด์ หรือ โซโนแกรม (Ultrasound/sonogram) การตรวจทางเวชศาสตร์นิวเคลียร์ เช่น การตรวจกระดูกทั้งตัว/การสะแกนกระดูก/โบนสะแกน (Bone scan)
- รายงานการตรวจส่องกล้อง (เมื่อมีการตรวจ) เช่น ส่องตรวจบริเวณกระเพาะอาหารและลำไส้ หรือ ส่องตรวจบริเวณกระเพาะปัสสาวะ
- รายงานการผ่าตัด (เมื่อมีการผ่าตัด)
- ผลชิ้นเนื้อทั้งหมด ทั้งที่ได้จากการใช้เข็มเจาะตรวจ การตัดชิ้นเนื้อ รวมไปถึงการผ่าตัด ( การตรวจทางเซลล์วิทยา และ/หรือ การตรวจทางพยาธิวิทยา)
- ยาทั้งหมดที่ผู้ป่วยใช้อยู่ ทั้งรักษามะเร็ง และรักษาโรคอื่นๆ รวมทั้ง วิตามิน อาหารเสริม สมุนไพร ยาพื้นบ้านต่างๆ (ถ้าใช้อยู่)
- เอกสารสิทธิ์ต่างๆของผู้ป่วย
ขั้นตอนอื่นๆทางรังสีรักษา เมื่อพบแพทย์รังสีรักษา ผู้ป่วยจะได้รับการซักประวัติและการตรวจร่างกายโดยละเอียดอีกครั้ง อาจต้องมีการส่งตรวจเพิ่มเติม หากผลการตรวจเดิมที่ผู้ป่วยมีอยู่นั้นยังไม่ครบถ้วนพอสำหรับการรักษาทางรังสีรักษา เช่น ส่งตรวจทางห้องปฏิบัติการ การตรวจทางเอกซเรย์ การตรวจทางเวชศาสตร์นิวเคลียร์ ทั้งนี้เพื่อให้สามารถวินิจฉัยโรคมะเร็งได้อย่างครบถ้วนสมบูรณ์ ซึ่งแตกต่างกันในผู้ป่วยแต่ละโรค
ในผู้ป่วยมะเร็งบริเวณศีรษะและลำคอที่จะต้องได้รับการฉายรังสีบริเวณช่องปากบางรายอาจต้องได้รับการดูแลพิเศษเพิ่มเติมโดยการส่งตรวจทางทันตกรรมก่อนทำการฉายรังสี เพื่อลดผลข้างเคียงจากการรักษาทั้งในระหว่างการฉายรังสีและหลังจากฉายรังสีครบแล้ว
ก่อนที่จะทำการรักษาด้วยการฉายรังสี แพทย์จะทำการอธิบายขั้นตอนของการฉายรังสี และผลข้างเคียงจากรังสีรักษาให้ผู้ป่วยทราบก่อน ดังนั้นผู้ป่วยจึงควรนำญาติสายตรง หรือผู้ที่จะให้การดูแลผู้ป่วยมารับฟังด้วย เพื่อซักถามข้อสงสัยต่างๆให้เข้าใจก่อนจะเริ่มทำการรักษาจริง
การรักษาทางรังสีโดยเฉพาะเพื่อการหายขาดนั้น จะใช้ระยะเวลาในการรักษานานติดต่อ กันอย่างน้อย 4 - 8 สัปดาห์ และมักเป็นการรักษาแบบผู้ป่วยนอก ดังนั้นผู้ป่วยจึงต้องเตรียมตัวในเรื่องการทำงาน ลางาน การเดินทางมาและกลับ เนื่องจากต้องฉายรังสีทุกๆวัน (ห้าวันติดต่อ กันในหนึ่งสัปดาห์) รวมไปถึงที่พักอาศัยและอาหารการกิน
ในกรณีที่ไม่สะดวกเดินทางไปกลับบ้านที่อยู่ห่างไกลจากโรงพยาบาล ซึ่งถ้ามีปัญหาเหล่านี้ผู้ป่วยและญาติต้องแจ้งแพทย์/พยาบาลเพื่อจะประสานกับนักสังคมสงเคราะห์ หรือหน่วยงานต่างๆ ที่จะร่วมมือกันหาทางช่วยเหลือ เพื่อให้การรักษาดำเนินไปได้อย่างครบถ้วนตามแผนการรักษาที่กำหนดไว้
ดูแลตนเองอย่างไรระหว่างการฉายรังสี?
โดยทั่วไปการฉายรังสี/รังสีรักษาจะใช้ระยะเวลาหลายสัปดาห์ ในแต่ละสัปดาห์จะฉาย 5 วันติดต่อกัน หยุดพัก 2 วัน (เป็นเทคนิคการรักษาที่ได้จากการศึกษาวิจัย ซึ่งเหมือนกันทั่วโลก ไม่ใช่แพทย์กำหนดเอง) ยกเว้นในบางกรณีอาจฉายติดต่อกัน 6 - 7 วันได้ ซึ่งในกรณีเช่นนี้แพทย์จะแจ้งให้ทราบเป็นรายๆไป ดังนั้นเพื่อความสะดวกการฉายรังสีในโรงพยาบาลของรัฐ บาล จึงมักทำการฉายเฉพาะวันและเวลาราชการ
เมื่อผู้ป่วยมารับการฉายรังสีในแต่ละวันนั้น ไม่จำเป็นที่แพทย์จะต้องทำการตรวจในทุกๆวัน แต่ผู้ป่วยจะต้องได้รับการตรวจจากแพทย์รังสีรักษาอย่างน้อยสัปดาห์ละครั้ง ตามวันและเวลาที่แพทย์กำหนด อย่างไรก็ตามหากผู้ป่วยมีปัญหาหรือมีอาการผิดปกติต้องรีบแจ้งให้เจ้า หน้าที่รังสีรักษา (เจ้าหน้าที่ห้องฉายแสง) หรือพยาบาลทราบ เพื่อขอรับการตรวจก่อนวันนัดตามปกติ
สำหรับเสื้อผ้า เครื่องแต่งกายที่ใช้ในระหว่างการมารับการฉายรังสีนั้น ควรแต่งกายด้วยเสื้อผ้าที่สะดวกต่อการถอดและสวมใส่ เพราะในการฉายรังสีแต่ละครั้ง บริเวณที่ได้รับการฉายรังสีจะต้องไม่มีเสื้อผ้าปกคลุมอยู่ และเสื้อผ้าที่สวมใส่ต้องสะอาดและอ่อนนุ่ม ไม่รัดแน่นจนเกิน ไป ไม่ควรใส่เครื่องประดับ สร้อยพระ และเครื่องรางต่างๆ โดยเฉพาะบริเวณที่ฉายรังสี เพื่อลดการเสียดสีผิวหนังส่วนที่ได้รับรังสี เพราะผิวหนังในส่วนนั้นจะเป็นแผลถลอกและลุกลามคล้ายแผลถูกไฟไหม้ได้ง่าย ซึ่งแผลที่เกิดในบริเวณที่ได้รับรังสีนั้นมักจะหายช้ากว่าแผลทั่วๆไป
นอกจากนั้นในการฉายรังสีแต่ละวันนั้น ผู้ป่วยจำเป็นต้องนำทั้งเอกสารสิทธิ์ ทั้งบัตรของโรงพยาบาลและบัตรของหน่วยรังสีรักษามาด้วยทุกครั้ง เพื่อสะดวกในการขอรับบริการ เพราะอาจมีความจำเป็นต้องใช้บัตร เพื่อรับการตรวจรักษาอื่นๆนอกเหนือจากการฉายรังสี
สำหรับอาหารที่ผู้ป่วยควรรับประทานในระหว่างที่ฉายรังสีนั้น ต้องเป็นอาหารที่มีคุณค่าทางโภชนาการครบถ้วน (อาหารมีประโยชน์ 5 หมู่) สะอาด ได้ปริมาณแคลอรีที่เพียงพอ และควรเป็นอาหารอ่อน ย่อยง่าย รสไม่จัด และที่สำคัญคือ ไม่มีอาหารชนิดใดที่แสลงต่อการฉายรังสี
ผู้ป่วยควรต้องงดเครื่องดื่มแอลกอฮอล์ บุหรี่ เมี่ยงหมาก และจำกัดการดื่มชา กาแฟลงเหลือไม่เกิน 2 แก้วต่อวัน แต่ถ้าหากผู้ป่วยมีโรคร่วมอื่นๆ เช่น เบาหวาน ความดันโลหิตสูง ผู้ ป่วยก็จำเป็นจะต้องจำกัดอาหารตามวิธีการรักษาของโรคนั้นๆด้วย
ถ้าผู้ป่วยกินอาหารได้น้อยหรือเบื่ออาหาร อาจต้องให้อาหารเสริม เช่น นมสด นมถั่วเหลือง หรือซุป โดยให้ผู้ป่วยทานบ่อยๆในระหว่างมื้ออาหารหลัก แต่ถ้าผู้ป่วยไม่สามารถกินอา หารทางปากได้เอง ก็อาจจำเป็นจะต้องพิจารณาให้อาหารทางอื่นๆ เช่นให้ทางเส้นเลือด (ทางน้ำเกลือ) ใส่สายยางให้อาหารทางจมูก หรือใส่สายยางให้อาหารทางหน้าท้อง ซึ่งแพทย์จะพิจารณาเป็นรายๆไป
โดยทั่วๆไป การฉายรังสีรักษาสามารถรักษาร่วมกับการรักษาโรคอื่นๆไปพร้อมๆกันได้โดยไม่มีข้อเสีย ข้อจำกัด หรือข้อห้ามแต่อย่างใด ดังนั้น ยาอื่นๆที่ผู้ป่วยได้รับจากแพทย์เพื่อรักษาโรคประจำตัวอื่นๆร่วมด้วย เช่น ยารักษาโรคเบาหวาน ยารักษาโรคหัวใจ ผู้ป่วยต้องรับประทานยานั้นต่อไปตามปริมาณและคำแนะนำของแพทย์ และต้องได้รับการตรวจรักษาต่อกับแพทย์ท่านนั้นตามนัดอย่างสม่ำเสมอ แต่ต้องแจ้งให้แพทย์รังสีรักษาทราบถึงแผนการรักษา วันนัดและยาที่ใช้อยู่ด้วย
ผู้ป่วยสามารถคลุกคลีอยู่กับทุกๆคนรวมถึงเด็กทารกหรือสตรีมีครรภ์ได้เหมือนคนปกติทั่วๆไป เนื่องจากมะเร็งไม่ใช่โรคติดต่อ และการฉายแสงนั้นจะมีรังสีอยู่เฉพาะขณะเปิดเครื่องฉายรังสีเท่านั้น จึงไม่มีรังสีตกค้างอยู่กับผู้ป่วย ส่วนเรื่องการมีเพศสัมพันธ์นั้นไม่มีข้อห้ามแต่อย่างใด ยกเว้นเฉพาะผู้ป่วยที่อยู่ระหว่างการฉายรังสีบริเวณอวัยวะสืบพันธุ์ ซึ่งแพทย์จะแนะนำเป็นรายๆไป
ที่สำคัญที่สุด ผู้ป่วยหญิงไม่ควรตั้งครรภ์ในระหว่างที่ทำการรักษาอยู่ เพราะจะเป็นอุป สรรคต่อการรักษาทุกๆวิธีการ ทั้งผ่าตัด การฉายรังสี การให้เคมีบำบัด ฮอร์โมน และยารักษาตรงเป้า และยังมีผลทำให้ทารกในครรภ์พิการได้ ดังนั้นผู้ป่วยจึงต้องวางแผนครอบครัวก่อนทุกราย
นอกจากนั้นในมะเร็งบางชนิด การตั้งครรภ์อาจมีผลต่อการลุกลามแพร่กระจายของโรค เช่น มะเร็งเต้านม ซึ่งในกรณีเช่นนี้ แม้จะรักษาจนครบแล้ว แพทย์ก็มักจะแนะนำให้ผู้ป่วยคุมกำ เนิดต่อไปอีกอย่างน้อย 2 ปี โดยเลือกใช้วิธีการคุมกำเนิดด้วยวิธีต่างๆที่ไม่ใช่ฮอร์โมนทั้งแบบกิน ฉีด แปะ หรือฝัง
ภายหลังฉายรังสีครบแล้วจะทำอย่างไร?
ภายหลังครบรังสีรักษาแล้ว ผู้ป่วยต้องมารับการตรวจติดตามผลการรักษากับแพทย์รังสีรักษาโดยสม่ำเสมอตลอดไปตามแพทย์นัด และไปพบแพทย์สาขาอื่นๆทั้งแพทย์ที่ดูแลรักษาโรคประจำตัว แพทย์ศัลยกรรม หรือ แพทย์อายุรกรรมเคมีบำบัดตามที่แพทย์นั้นๆนัดตรวจด้วย เพื่อให้การดูแลอย่างต่อเนื่องร่วมกัน เพราะการแพทย์เฉพาะทางในแต่ละสาขา จะมีการดูแลผู้ ป่วยแตกต่างกัน ทั้งนี้การนัดตรวจของแพทย์มีวัตถุประสงค์เพื่อ
- ป้องกันและรักษาไม่ให้โรคกลับคืนมาอีก
- ป้องกันและรักษาผลข้างเคียงแทรกซ้อนจากการรักษาที่อาจเกิดขึ้นได้
- ตรวจหาการแพร่กระจายของโรคไปยังอวัยวะอื่นๆ
- ตรวจหาว่ามีมะเร็งชนิดอื่นๆเกิดขึ้นที่อวัยวะใดอีกหรือไม่ เพราะผู้ป่วยเมื่อเป็นโรคมะเร็งแล้ว มักมีโอกาสเป็นมะเร็งของอวัยวะอื่นๆด้วย
- เป็นการรักษาและฟื้นฟูสภาพร่างกายและจิตใจของผู้ป่วย
สำหรับอาหารนั้นผู้ป่วยยังควรปฏิบัติเช่นเดียวกับในระหว่างการรักษา ส่วนเรื่องการออกกำลังกายนั้นผู้ป่วยยังคงสามารถออกกำลังกายได้อย่างสม่ำเสมอ พอควรเท่าที่ร่างกายทนไหว หรือแม้แต่การเดินทางไปท่องเที่ยว หรือเดินทางไปต่างประเทศก็ยังสามารถไปได้ ไม่มีข้อจำ กัดหากสภาพร่างกายสมบูรณ์แข็งแรงพอ (ควรปรึกษาแพทย์ก่อน)
ในผู้ป่วยมะเร็งบางชนิดจำเป็นต้องทำกายภาพฟื้นฟูโดยสม่ำเสมอและตลอดไป เพื่อลดโอกาสการเกิดผลข้างเคียง เช่น ในผู้ป่วยมะเร็งศีรษะและลำคอที่ฉายแสงผ่านช่องปาก มีโอ กาสเกิดช่องปากแคบได้ ดังนั้นจึงควรปฏิบัติตามคำแนะนำของแพทย์/พยาบาลรังสีรักษาสม่ำเสมอตลอดชีวิต
ใส่แร่รักษาโรคอะไรบ้าง? ดูแลตนเองอย่างไร?
ใส่แร่ (Brachytherapy) เป็นการรักษาทางรังสีที่ใช้น้อยกว่าการฉายรังสีมาก เพราะรัก ษาได้เฉพาะเมื่อก้อนมะเร็งมีขนาดเล็กมักไม่เกิน 3 ซม. และยังเป็นเทคนิคที่ยุ่งยากซับซ้อนมากกว่า ทั้งนี้โรคมะเร็งที่นิยมรักษาด้วยการใส่แร่ เช่น มะเร็งปากมดลูก มะเร็งเยื่อบุมดลูก และมะเร็งต่อมลูกหมาก
โดยทั่วไป การใส่แร่มักเป็นแบบผู้ป่วยนอก แต่บางครั้งอาจเป็นผู้ป่วยใน ทั้งนี้ขึ้นกับอวัยวะที่ใส่แร่และสุขภาพผู้ป่วย ซึ่งเมื่อใส่แร่แล้ว แพทย์จะนำแร่ออกจากตัวผู้ป่วยเสมอ ดังนั้นจึงไม่มีแร่หลงเหลือในตัวผู้ป่วย ผู้ป่วยจึงสัมผัสใกล้ชิดกับทุกคนได้รวมทั้งเด็กและสตรีมีครรภ์ (เมื่อกลับบ้านแล้ว) ยกเว้น การใส่แร่ในมะเร็งต่อมลูกหมาก ที่แร่จะอยู่ในตัวผู้ป่วยเสมอ แต่เป็นแร่ชนิดมีพลังงานรังสีต่ำ และมีระยะครึ่งชีวิต (Half life) สั้น ไม่สามารถแผ่รังสีจากตัวผู้ป่วยให้คนใกล้ชิดได้ จึงไม่เป็นอันตรายต่อคนรอบข้าง แต่แพทย์มักแนะนำไม่ใกล้ชิดเด็กและสตรีมีครรภ์ช่วงระยะเวลาสั้นๆ ขึ้นกับว่าใส่แร่ชนิดใด
เนื่องจากแร่เป็นรังสีชนิดเดียวกับในการฉายรังสี การพบแพทย์ การปฏิบัติตน และการดูแลตนเอง ตลอดจนผลข้างเคียง จะเช่นเดียวกับในการฉายรังสี ซึ่งแพทย์จะแนะนำเสมอทั้งก่อนและหลังการรักษา ทั้งนี้ เมื่อผู้ป่วยและครอบครัวมีข้อสงสัย ควรสอบถามแพทย์/พยาบาลเสมอ เพื่อความเข้าใจและความสบายใจ
อนึ่ง:
แนะนำอ่านเพิ่มเติมในเรื่องการดูแลตนเอง และเรื่องผลข้างเคียงจากรังสีรักษา รวมถึงการดูแลตนเอง ได้ในบทความต่างๆในเว็บ haamor.com ดังนี้
1. การดูแลตนเองและการดูแลผู้ป่วยมะเร็ง
2. การดูแลผิวหนังและผลข้างเคียงต่อผิวหนังบริเวณฉายรังสีรักษา
3. การดูแลตนเองเมื่อฉายรังสีบริเวณสมอง
4. การดูแลตนเองเมื่อฉายรังสีรักษาบริเวณศีรษะและลำคอ
5. การดูแลตนเองเมื่อฉายรังสีบริเวณเต้านม
6. การดูแลตนเองเมื่อฉายรังสีบริเวณปอด
7. การดูแลตนเองเมื่อฉายรังสีบริเวณช่องท้อง และ/หรืออุ้งเชิงกราน


