นิ่วท่อน้ำดี นิ่วทางเดินน้ำดี (Biliary tract stone) นิ่วในตับ (Hepatolithiasis)
- โดย ศาสตราจารย์เกียรติคุณ แพทย์หญิง พวงทอง ไกรพิบูลย์
- 18 มิถุนายน 2559
- Tweet
- บทนำ
- นิ่วท่อน้ำดีเกิดได้อย่างไร? มีอะไรเป็นปัจจัยเสี่ยง
- นิ่วท่อน้ำดีมีอาการอย่างไร?
- แพทย์วินิจฉัยนิ่วท่อน้ำดีอย่างไร?
- รักษานิ่วท่อน้ำดีอย่างไร?
- นิ่วท่อน้ำดีมีการพยากรณ์โรคอย่างไร? มีผลข้างเคียงไหม?
- ดูแลตนเองอย่างไร? ควรพบแพทย์เมื่อไร?
- ป้องกันนิ่วท่อน้ำดีอย่างไร?
- บรรณานุกรม
- กายวิภาคตับและระบบทางเดินน้ำดี (Hepatobiliary system)
- นิ่วในถุงน้ำดี นิ่วถุงน้ำดี (Gallstone)
- ถุงน้ำดีอักเสบ (Cholecystitis)
- มะเร็งตับ (Liver cancer)
- มะเร็งท่อน้ำดีตับ (Intrahepatic cholangiocarcinoma)
- โรคไขมันในเลือดสูง (Dyslipidemia)
- ตับอ่อนอักเสบ (Pancreatitis)
บทนำ
โรคนิ่วท่อน้ำดี/นิ่วในระบบทางเดินน้ำดี/นิ่วในท่อน้ำดี (Biliary tract stone หรือ Bile duct stone) คือ โรคที่มีอาการจากการมีนิ่วค้างอยู่ในทางเดินน้ำดี/ท่อน้ำดี ทั้งนี้ส่วนใหญ่มักเกิดจากการ หลุดของนิ่วในถุงน้ำดีเข้ามาค้างอยู่ในทางเดินน้ำดี
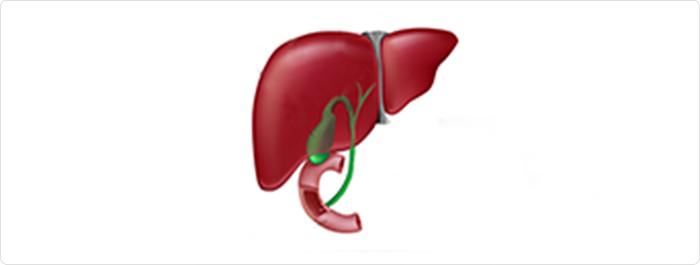
ทางเดินน้ำดี/ท่อน้ำดี (Biliary tract หรือ Biliary tree หรือ Bile duct) คือทางเดินของน้ำดี ที่สร้างจากตับและเดินทางเข้าสู่ลำไส้ในตำแหน่งของลำไส้เล็กตอนบน ทางเดินน้ำดีอาจแบ่งง่ายๆ ได้เป็น 2 ส่วนคือ ทางเดินน้ำดีส่วนอยู่ในตับ และทางเดินน้ำดีส่วนอยู่นอกตับ
ก. ทางเดินน้ำดีในตับ (Intrahepatc bile duct): เริ่มจากท่อน้ำดีเล็กๆมากมายในตับที่รับน้ำดี จากเซลล์ตับส่งเข้าสู่ท่อน้ำดีขนาดเล็กๆที่ตาเปล่ามองไม่เห็น เข้าสู่ท่อน้ำดีที่มีขนาดใหญ่ขึ้นๆในตับ ในที่สุดรวมเป็น “ท่อน้ำดีของตับกลีบขวา (Right hepatic duct)” และ”ท่อน้ำดีของตับกลีบซ้าย (Left hepatic duct)” ซึ่งท่อน้ำดีขนาดใหญ่ของตับทั้งสองกลีบจะรวมกันเป็น “ท่อน้ำดีรวมของตับ (Common hepatic duct)” ซึ่งท่อน้ำดีรวมของตับนี้จะอยู่ที่ตับส่วนที่เรียกว่า “ขั้วตับ (Hepatic hilar)” ดังนั้นท่อน้ำดีในตับประกอบด้วยท่อน้ำดีเล็กๆในตับ ท่อน้ำดีตับกลีบขวาและกลีบซ้าย และท่อน้ำดีรวมของตับ
ข. ท่อน้ำดีนอกตับ (Extra hepatic bile duct): ประกอบด้วยถุงน้ำดี ท่อถุงน้ำดี และท่อน้ำดี ซีบีดี/CBD ทั้งนี้ “ท่อน้ำดีรวมของตับ” จะนำน้ำดีส่วนหนึ่งจากตับเข้าเก็บไว้ในถุงน้ำดีโดยผ่านเข้าถุงน้ำดีทาง “ท่อถุงน้ำดี (Cystic duct)” และน้ำดีอีกส่วนจะไหลเข้าสู่ท่อน้ำดีที่เรียกว่า “ท่อน้ำดีรวม (Common bile duct หรือเรียกย่อว่า ซีบีดี/CBD)” ซึ่งในการกล่าวถึงต่อไปเพื่อไม่ให้ผู้อ่านสับสนกับท่อน้ำดีรวมของตับ จึงขอเรียกท่อน้ำดีรวมนี้ว่า “ท่อน้ำดีซีบีดี/ท่อซีบีดี” สรุปท่อน้ำดีซีบีดี ก็คือท่อน้ำดีที่เกิดจากการรวมกันของ “ท่อถุงน้ำดี” กับ “ท่อน้ำดีรวมของตับ” และนำน้ำดีเข้าสู่ลำ ไส้เล็กตอนบน โดยจะมีรูเปิดเข้าลำไส้เล็กฯในบริเวณเดียวกับท่อตับอ่อน (Pancreatic duct) ซึ่งด้วยลักษณะนี้นี่เองที่ทำให้โรคของถุงน้ำดีและของท่อซีบีดีส่งผลถึงตับอ่อนได้เช่น นิ่วในท่อน้ำดีซีบีดี และ/หรือนิ่วถุงน้ำดี อาจหลุดเข้าไปในท่อตับอ่อนก่อให้เกิดนิ่วในท่อตับอ่อนและตับอ่อนอักเสบได้ และ/หรือการอักเสบของท่อน้ำดีซีบีดี และ/หรือของถุงน้ำดีเอง ก็อาจก่อให้เกิดตับอ่อนอักเสบร่วมด้วยได้
อนึ่งท่อถุงน้ำดีเป็นท่อมีลิ้นช่วยการไหลเวียนของน้ำดีในถุงน้ำดี เป็นท่อที่ทำหน้าที่ 2 อย่าง คือ รับน้ำดีจากท่อน้ำดีรวมของตับ (นำน้ำดีเข้าสู่ถุงน้ำดี) แต่ในขณะเดียวกันเมื่อได้รับการกระตุ้นจากอาหารและเอนไซม์ของลำไส้เล็ก ท่อถุงน้ำดีก็จะเป็นท่อนำน้ำดีจากถุงน้ำดีเข้าสู่ท่อน้ำดีซีบีดี คือนำน้ำดีออกจากถุงน้ำดีเพื่อนำเข้าสู่ลำไส้เล็กเพื่อการย่อยอาหารโดยเฉพาะการย่อยไขมัน
ดังนั้นนิ่วท่อน้ำดี/นิ่วระบบทางเดินน้ำดี/นิ่วทางเดินน้ำดี/นิวในท่อน้ำดี (Biliary tract stone) จะประกอบด้วย “นิ่วในตับ/นิ่วในท่อน้ำดีในตับ/Hepatolithiasis” และนิ่วท่อน้ำดีนอกตับ (Extra hepatic bile duct stone) ซึ่งได้แก่ นิ่วในถุงน้ำดี (ซึ่งเป็นโรคพบได้บ่อยโรคหนึ่ง) นิ่วในท่อถุงน้ำดี และนิ่วในท่อน้ำดีซีบีดี
ในบทความนี้จะไม่กล่าวถึงนิ่วในถุงน้ำดีที่ได้แยกเขียนต่างหากเป็นอีกบทหนึ่งในเว็บ haamor. com แต่จะกล่าวเฉพาะ “นิ่วในท่อน้ำดีในตับ, ในท่อถุงน้ำดี และในท่อน้ำดีซีบีดี” เท่านั้น
นิ่วท่อน้ำดีเกิดได้อย่างไร? มีอะไรเป็นปัจจัยเสี่ยง?
สาเหตุ/ปัจจัยเสี่ยงของนิ่วท่อน้ำดีได้แก่
ก. นิ่วท่อน้ำดีในตับ หรือนิ่วในตับ (Hepatolithiasis หรือ Intrahepatic stones): มี 2 ชนิด ส่วนใหญ่ (80 - 90%) เป็นชนิดมีแคลเซียมเป็นส่วนประกอบหลัก (Calcium bilirubinate) จะมีสีน้ำตาลจึงมักเรียกว่า Brown pigment stones และอีกชนิดมีสีคล้ำกว่า มีส่วนประกอบหลักเป็นไขมันคอเลสเตอรอลซึ่งนิ่วชนิดนี้พบได้น้อยกว่าชนิดมีแคลเซียมมาก (พบได้ประ มาณ 5 - 15%)
นิ่วในตับเชื่อว่าเกิดจากมีการกักแช่คั่งค้างของน้ำดีภายในท่อน้ำดีในตับจากมีการตีบแคบของท่อน้ำดีฯจากสาเหตุต่างๆ จึงก่อให้เกิดการตกตะกอนของสารต่างๆในน้ำดีเช่น แคลเซียมและ คอเลสเตอรอล ทั้งนี้โดยมีปัจจัยเสี่ยงคือ
- เชื้อชาติหรือสภาพทางภูมิศาสตร์/ถิ่นที่อยู่อาศัย เพราะจะพบโรคนี้ได้สูงในคนเอเชียตะวันออก (เช่น จีน เกาหลี ญี่ปุ่น และไต้หวัน) ประมาณ 2 - 20% ของนิ่วในระบบทางเดินน้ำดีทั้งหมด แต่พบในคนตะวันตกเพียงประมาณ 1%
- ชนิดของอาหาร ซึ่งมีแป้งและผักผลไม้สูง และโปรตีนมักได้จากปลา มีเนื้อแดงต่ำ ซึ่งเป็นลักษณะอาหารของคนเอเชียตะวันออก
- ฐานะทางเศรษฐกิจ ซึ่งอาจส่งผลต่อสุขอนามัยในการติดเชื้อในระบบทางเดินอาหาร (รวมถึงตับด้วย) เพราะจะพบโรคนี้ได้ในคนยากจนมากกว่าในคนฐานะดีเช่น พบโรคนี้ในญี่ปุ่นเพียงประมาณ 2% ของนิ่วในระบบทางเดินน้ำดีทั้งหมด แต่พบในคนจีนแผ่นดินใหญ่สูงประมาณ 20%
- การอักเสบในท่อน้ำดีในตับ (Cholangitis) ซึ่งพบได้สูงในคนเป็นโรคนิ่วนี้ที่อาจจากมีสุขอนามัยที่ยังไม่ดีพอโดยมักเป็นการติดเชื้อแบคทีเรียเช่น อีโคไล (E. coli, Escherichia coli ) ซึ่งเชื้อแบคทีเรียอาจปนเปื้อนในอาหารและ/หรือในน้ำดื่มและเข้าสู่ระบบทางเดินน้ำดี นอกจากนี้ยังมีรายงานพบว่าการอักเสบหรือการแช่คั่งค้างของน้ำดีในตับอาจเกิดจากการมีพยาธิในทางเดินน้ำ ดีได้
- พันธุกรรม ที่ส่งผลให้มีการเผาผลาญพลังงานในร่างกายผิดปกติ (Metabolic defect) จึงส่งผลให้มีสารต่างๆที่ตกตะกอนในน้ำดีสูงกว่าในคนทั่วไป
- โรคมะเร็งตับชนิดเกิดกับท่อน้ำดีในตับที่เรียกย่อว่า ชนิดซีซีเอ (CCA, Cholangiocarcinoma, มะเร็งท่อน้ำดีตับ) โดยมีรายงานจากประเทศจีนพบนิ่วในตับในผู้ป่วยมะเร็งตับซีซีเอได้ประมาณ 80% แต่ทั้งนี้ยังไม่ทราบถึงความสัมพันธ์ที่แน่ชัดระหว่าง 2 โรคนี้
ข. นิ่วท่อน้ำดีนอกตับ: ซึ่งมักเป็นนิ่วจากถุงน้ำดี/นิ่วถุงน้ำดีหลุดเข้าค้างอุดกั้นในท่อถุงน้ำดีและ/หรือท่อซีบีดีท่อใดท่อหนึ่งหรืออาจทั้งสองท่อพร้อมกัน ดังนั้นเพื่อไม่ให้บทความยาวเกินไปขอให้อ่านเพิ่มเติมเรื่องกลไกการเกิด สาเหตุ/ปัจจัยเสี่ยงของการเกิดนิ่วในท่อน้ำดีนอกตับในบทความเรื่อง นิ่วในถุงน้ำดี ในเว็บ haamor.com
นิ่วในท่อน้ำดีมีอาการอย่างไร?
อาการของโรคนิ่วท่อน้ำดีทั้งนิ่วในตับ ในท่อถุงน้ำดี ในท่อน้ำดีซีบีดี และในถุงน้ำดี จะคล้ายๆ กันเนื่องจากเป็นอวัยวะในระบบเดียวกัน อยู่ในตำแหน่งใกล้เคียงกัน ทำงานสัมพันธ์กัน และมีสาเหตุ /ปัจจัยเสี่ยงเช่นเดียวกัน นั่นคืออาการจากนิ่วอุดตันทางเดินน้ำดีและก่อให้เกิดการอักเสบในระบบทางเดินน้ำดี
ก. อาการที่พบได้บ่อยได้แก่
- ปวดท้อง มักมีลักษณะปวดบีบ แต่บางคนอาจปวดตื้อๆได้ มักปวดในตำแหน่งที่อยู่ของอวัยวะเหล่านี้คือ ใต้ชายโครงด้านขวา แต่บางคนอาจปวดท้องทั่วไปหรือเฉพาะช่องท้องตอน บนหรือในบริเวณตรงกลางใต้ลิ้นปี่ โดยทั่วไปมักไม่ปวดร้าว แต่บางคนปวดร้าวมาที่ไหล่ขวาหรือปวดหลังร่วมด้วยได้
- เจ็บ กดเจ็บ ในตำแหน่งของอวัยวะที่เกิดโรค (ใต้ชายโครงขวา)
- คลื่นไส้ อาเจียน เบื่ออาหาร และอาจมีอาการอาหารไม่ย่อย
ข. อาการอื่นๆที่พบได้น้อยกว่าเช่น
- มีไข้มีได้ทั้งไข้สูงหรือไข้ต่ำ หรือบางคนอาจหนาวสั่น
- ตัว-ตาเหลือง (ดีซ่าน) ซึ่งอาจร่วมกับมีปัสสาวะสีเข้ม (สีจากน้ำดีที่ท้นเข้ากระแสเลือด และถูกขับออกทางปัสสาวะ) และอุจจาระสีซีด (จากขาดน้ำดีเข้าสู่ลำไส้)
แพทย์วินิจฉัยนิ่วท่อน้ำดีอย่างไร?
แพทย์วินิจฉัยโรคนิ่วท่อน้ำดีในทุกตำแหน่งได้ด้วยวิธีการเดียวกันคือ จากประวัติอาการ ประวัติการเจ็บป่วยต่างๆ เชื้อชาติ ถิ่นที่อยู่อาศัย การตรวจร่างกาย การตรวจภาพอวัยวะในระบบทางเดินน้ำดีด้วยเอกซเรย์ทั่วไป อัลตราซาวด์ เอกซเรย์คอมพิวเตอร์ และ/หรือเอมอาร์ไอ อาจมีการตรวจสืบค้นอื่นๆเพิ่มเติมเช่น การตรวจเลือดซีบีซี/CBC เพื่อวินิจฉัยว่ามีการอักเสบติดเชื้อแบคทีเรีย การตรวจปัสสาวะโดยเฉพาะถ้าผู้ป่วยปวดร้าวไปที่หลังเพื่อแยกจากโรคไต และ/หรือการส่องกล้องตรวจระบบทางเดินน้ำดี ทั้งนี้ขึ้นกับอาการผู้ป่วย สิ่งผิดปกติที่แพทย์ตรวจพบ และดุลพินิจของแพทย์
รักษานิ่วท่อน้ำดีอย่างไร?
แนวทางการรักษานิ่วท่อน้ำดีทั้งในตับและนอกตับคือ การรักษาโดยไม่ผ่าตัดและการรักษาโดยผ่าตัด ซึ่งจะเลือกใช้วิธีการใดขึ้นกับอาการผู้ป่วย อายุ สุขภาพโดยรวมของผู้ป่วย เครื่องมือที่แพทย์มีอยู่ และดุลพินิจของแพทย์ นอกจากนั้นคือการรักษาประคับประคองตามอาการ
ก. การรักษาโดยไม่ผ่าตัด: เช่น การเอานิ่วออกโดยการส่องกล้องและ/หรือการสลายนิ่วด้วยคลื่น ความถี่สูง (Shockwave therapy) ที่เรียกว่า Lithotripsy หรือการสลายนิ่วด้วยการใช้แสงเลเซอร์ ทั้งนี้จะเลือกใช้คลื่นเสียงหรือใช้เลเซอร์ขึ้นกับดุลพินิจของแพทย์
ข. การรักษาโดยผ่าตัด: เช่น การผ่าตัดถุงน้ำดี ผ่าตัดท่อถุงน้ำดี และ/หรือผ่าตัดท่อน้ำดีซีบีดี หรือการใส่ท่อถาวรเพื่อขยายทางเดินน้ำดี (Stent) หลังจากเอานิ่วออกแล้ว ซึ่งการจะเลือกผ่าตัดวิธีใดอยู่ในดุลพินิจของแพทย์ อาการผู้ป่วย สาเหตุ โรคร่วมของตับ ถุงน้ำดี และ/หรือของท่อน้ำดี และสุขภาพโดยรวมของผู้ป่วย
ค. การรักษาประคับประคองตามอาการ: เช่น การให้ยาแก้ปวด ยาบรรเทาอาการคลื่นไส้ ยาปฏิชีวนะเมื่อมีการติดเชื้อแบคทีเรียร่วมด้วย และการให้สารน้ำทางหลอดเลือดดำเมื่อผู้ป่วยกินได้น้อย
นิ่วท่อน้ำดีมีการพยากรณ์โรคอย่างไร? มีผลข้างเคียงไหม?
โดยทั่วไปการพยากรณ์โรคของนิ่วท่อน้ำดีคือ เป็นโรคไม่รุนแรง เป็นโรคที่รักษาหายได้ แต่มีผู้ป่วยบางรายโดยเฉพาะในผู้สูงอายุและ/หรือเมื่อมาพบแพทย์ล่าช้า อาจเกิดผลข้างเคียง/ภาวะ แทรกซ้อนจากการติดเชื้อรุนแรงในท่อน้ำดีทั้งหมด (ทั้งท่อน้ำดีในและนอกตับ) หรือถุงน้ำดีอักเสบเป็นหนอง หรือถุงน้ำดีเกิดภาวะเนื้อตายเน่า เกิดเป็นรูทะลุของถุงน้ำดีก่อให้เกิดภาวะเยื่อบุช่องท้องอักเสบ หรืออาจก่อให้เกิดตับอ่อนอักเสบได้ ซึ่งบางครั้งโรคจากผลข้างเคียงเหล่านี้อาจรุนแรงกลายเป็นการติดเชื้อในกระแสโลหิต (ภาวะพิษเหตุติดเชื้อ/ภาวะติดเชื้อในกระแสเลือด) และอาจเป็นสาเหตุให้เสียชีวิตได้
ดูแลตนเองอย่างไร? ควรพบแพทย์เมื่อไร?
การดูแลตนเองเมื่อมีอาการดังกล่าวข้างต้นในหัวข้อ “อาการ” คือการรีบพบแพทย์/ไปโรงพยาบาลฉุกเฉินภายใน 24 ชั่วโมงหรือภายใน 1 - 2 วันขึ้นกับความรุนแรงของอาการ ต่อจากนั้นปฏิบัติตามแพทย์แนะนำ
ป้องกันนิ่วท่อน้ำดีอย่างไร?
การป้องกันนิ่วท่อน้ำดีให้เต็มร้อยเป็นไปไม่ได้เพราะสาเหตุหลักเกิดจากพันธุกรรม/เชื้อชาติ ดังนั้นการหลีกเลี่ยงปัจจัยเสี่ยงที่หลีกเลี่ยงได้จึงอาจช่วยลดโอกาสเกิดนิ่วในท่อน้ำดีลงได้ ซึ่งการลดปัจจัยเสี่ยงจะเช่นเดียวกับในการป้องกันโรคนิ่วในถุงน้ำดี เพราะนิ่วในถุงน้ำดีเป็นปัจจัยสำคัญของการเกิดนิ่วในท่อน้ำดีนอกตับจากการหลุดของนิ่วเข้ามาค้างอยู่ดังได้กล่าวแล้ว ซึ่งการป้องกันที่สำคัญคือ
- รักษาสุขอนามัยพื้นฐาน (สุขบัญญัติแห่งชาติ) เพื่อลดโอกาสติดเชื้อซึ่งรวมทั้งการติดเชื้อในระบบทางเดินน้ำดี/ท่อน้ำดีที่เป็นปัจจัยเสี่ยงสำคัญปัจจัยหนึ่งของการเกิดนิ่วในระบบนี้ นอกจากนั้นการมีสุขภาพที่แข็งแรง เมื่อเกิดโรคนิ่วขึ้นยังช่วยลดโอกาสเกิดความรุนแรงของการอักเสบติดเชื้อได้ และ
- จำกัดอาหารที่มีไขมันสูงเพื่อลดโอกาสตกตะกอนของไขมันคอเลสเตอรอลในน้ำดีจนกลาย เป็นก้อนนิ่วในถุงน้ำดี
บรรณานุกรม
- Biliary tracthttp://en.wikipedia.org/wiki/Biliary_tract [2016,May28]
- Common bile ducthttp://en.wikipedia.org/wiki/Common_bile_duct [2016,May28]
- Cystic ducthttp://en.wikipedia.org/wiki/Cystic_duct [2016,May28]
- Pitt, H. et al. (1994). Intrahepatic stones. Annals of Surgery. 219, 527-537.
- Sakpal, S. et al. (2009). Surgical management of hepatolithiasis. HPB. 11, 194-202.
- Shoda, J., and Tanaka, N.(2003). Hepatolithiasis. Frontiers in Bioscience. 8, 2398-409.
- Turner, M., and Fulcher, A. (2001). The cystic duct: normal anatomy and disease processes. RadioGraphics. 21, 213-222.
- Williams, E. et al (2008). Guidelines on the management of common bile duct stones (CBDS). Gut. 57, 1004-1021


