ฝีคัณฑสูตร (Anal fistula)
- โดย แพทย์หญิง สลิล ศิริอุดมภาส
- 19 กุมภาพันธ์ 2560
- Tweet
- บทนำ
- ทวารหนักมีลักษณะอย่างไร?
- อะไรคือสาเหตุ/ปัจจัยเสี่ยงของโรคฝีคัณฑสูตร?
- โรคฝีคัณฑสูตรมีอาการอย่างไร?
- แพทย์วินิจฉัยโรคฝีคัณฑสูตรได้อย่างไร?
- รักษาโรคฝีคัณฑสูตรอย่างไร?
- โรคฝีคัณฑสูตรรุนแรงไหม? มีผลข้างเคียงอย่างไร?
- ดูแลตนเองอย่างไรเมื่อเป็นโรคฝีคัณฑสูตร?
- ผู้ป่วยโรคฝีคัณฑสูตรควรพบแพทย์เมื่อไหร่?
- ป้องกันโรคฝีคัณฑสูตรอย่างไร?
- บรรณานุกรม
- โรคติดต่อทางเพศสัมพันธ์ กามโรค (STD: Sexually transmitted disease)
- โรคติดเชื้อ ภาวะติดเชื้อ (Infectious disease)
- แบคทีเรีย: โรคจากแบคทีเรีย (Bacterial infection)
- วัณโรค (Tuberculosis)
- ริดสีดวงทวาร (Hemorrhoids or piles)
- มะเร็งทวารหนัก (Anal cancer)
- แผลรอยแยกขอบทวารหนัก แผลปริขอบทวารหนัก (Anal fissure)
บทนำ
โรคฝีคัณฑสูตร (Anal fistula หรือ Fistula-in-ano) คือ โรคที่ด้านในของทวารหนักเกิดมีรูขึ้นมา ซึ่งรูนี้เป็นเส้นทางที่จะไปเชื่อมต่อกับผิวหนังภายนอกบริเวณแก้มก้น สาเหตุหลักเกิดจากการเป็นฝี/แผลรอบๆทวารหนักมาก่อน ผู้ป่วยจะมีอาการปวดบริเวณแก้มก้นหรือขอบปากทวารหนัก มีน้ำเหลืองไหลออกจากรูที่ผิวหนัง หรืออาจเป็นหนองไหลออกมา มีการอักเสบของเส้นทางเชื่อมต่อนี้แบบเป็นๆ หายๆ การรักษาต้องอาศัยการผ่าตัด ซึ่งมีหลายวิธี
โรคฝีคัณฑสูตรพบได้ในทุกเชื้อชาติ โดยอัตราการเกิดโรคประมาณ 9 คนต่อประชากร 1 แสนคน เพศชายพบมากกว่าเพศหญิงประมาณ 2 เท่า ผู้ป่วยส่วนใหญ่จะอยู่ในวัยกลางคนไปถึงจนถึงผู้สูงอายุ
ทวารหนักมีลักษณะอย่างไร?
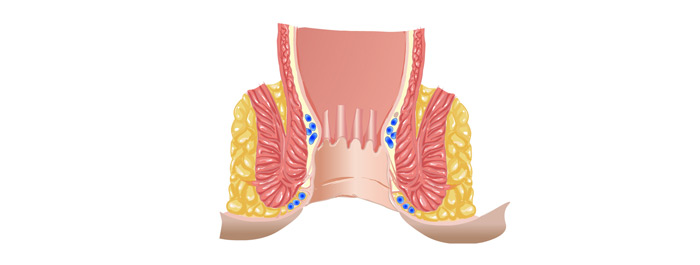
ทวารหนัก หรือ Anus หรือ Anal canal คือส่วนที่ต่อมาจากลำไส้ตรง (Rectum) ซึ่งเป็นส่วนปลายของลำไส้ใหญ่ (มีลักษณะตรง จึงได้ชื่อว่า ลำไส้ตรง) และเปิดออกสู่ภายนอก มีความยาวประมาณ 2-3 เซนติเมตร ประกอบไปด้วยชั้นเยื่อเมือกบุผิว (Mucosa) ชั้นใต้เยื่อเมือกบุผิว (Submucosa) และชั้นของกล้ามเนื้อ บริเวณรอยต่อของเยื่อบุผิวระหว่างทวารหนักและลำ ไส้ตรงนั้นเรียกว่า dentate line
ชั้นของกล้ามเนื้อที่อยู่รอบทวารหนักแบ่งออกเป็น 2 ชั้น คือชั้นหูรูดชั้นใน (Internal anal sphincter) และชั้นหูรูดชั้นนอก (External anal sphincter) กล้ามเนื้อของหูรูดชั้นในเป็นชนิดกล้ามเนื้อเรียบ (Smooth muscle คือ กล้ามเนื้อของอวัยวะภายใน) ซึ่งเราไม่สามารถควบคุมการทำงานได้ ส่วนกล้ามเนื้อของหูรูดชั้นนอกเป็นกล้ามเนื้อลาย (Striated muscle) ที่เราสามารถควบคุมการบีบหดตัวได้เมื่อต้องการจะถ่ายอุจจาระนั่นเอง
บริเวณทวารหนักจะมีต่อมที่ผลิตเมือก ซึ่งเอาไว้หล่อลื่นเวลาถ่ายอุจจาระ ต่อมเหล่านี้จะมีทั้งชนิดที่อยู่ในชั้นใต้เยื่อเมือกบุผิว และชั้นของกล้ามเนื้อหูรูด โดยต่อมจะอยู่ตรงบริเวณรอย ต่อระหว่างทวารหนักและลำไส้ตรง (Dentate line)
อะไรคือสาเหตุ/ปัจจัยเสี่ยงของโรคฝีคัณฑสูตร?
สาเหตุหลักของการเกิดฝีคัณฑสูตร คือ เกิดจากการเป็นฝีหนอง โดยเริ่มจากต่อมผลิตเมือกของทวารหนักเกิดการอุดตัน ทำให้มีโอกาสเกิดการติดเชื้อตามมา เมื่อติดเชื้อก็จะเกิดการอักเสบ และพัฒนากลายเป็นฝีหนองในที่สุด หนองที่มีปริมาณมากขึ้นก็จะค่อยๆเซาะไปตามชั้นของกล้ามเนื้อของทวารหนัก ชั้นของเนื้อเยื่อใต้ผิวหนัง และชั้นของผิวหนังที่อยู่บริเวณรอบๆทวารหนัก จนกระทั่งแตกทะลุออกสู่ภายนอก กลายเป็นเส้นทางเชื่อมต่อระหว่างรูของทวารหนักกับผิวหนัง เรียกว่า Fistula
การศึกษาพบว่า หากมีฝีหนองเกิดขึ้นแล้ว โอกาสที่จะเกิดเป็นช่องทางเชื่อมต่อนั้นมีประ มาณ 40-50%
สาเหตุอื่นๆที่ทำให้เกิดเป็น Fistula นอกจากการเป็นฝีแล้ว ได้แก่
- เป็นโรคลำไส้อักเสบเรื้อรังชนิด Crohn disease
- แผลรอยแยกขอบทวารหนัก (แผลปริขอบทวารหนัก)
- การติดเชื้อเอชไอวี
- ติดเชื้อซิฟิลิส
- ติดเชื้อวัณโรค
- ติดเชื้อแบคทีเรียบางชนิด เช่น Actinomycosis หรือ Chlamydia
- เป็นโรคมะเร็งทวารหนัก หรือโรคมะเร็งผิวหนังบริเวณรอบปากทวารหนัก
- เคยได้รับการฉายรังสีรักษาบริเวณท้องน้อยและทวารหนัก (ผลข้างเคียงและวิธีดูแลตนเองเมื่อฉายรังสีรักษาบริเวณช่องท้อง และ/หรืออุ้งเชิงกราน) มาก่อน
- หรือเคยได้รับอุบัติเหตุบริเวณทวารหนัก เป็นต้น
โรคฝีคัณฑสูตรมีอาการอย่างไร?
ผู้ป่วยโรคฝีคัณฑสูตร จะมีอาการปวดและบวมบริเวณแก้มก้น หรือบริเวณขอบรูทวารหนัก มีน้ำเหลืองซึมออกมาจากรูที่ผิวหนัง บางครั้งอาจมีเลือดปน หรือเป็นหนอง บางครั้งมีอาการคันรอบๆรูที่ผิวหนังนี้ได้ และผิวหนังรอบๆรู อาจเกิดการอักเสบแดง
ช่องทางเชื่อมต่อนี้ บางครั้งอาจเกิดการอุดตันและติดเชื้อขึ้นมา ทำให้เกิดเป็นฝีหนอง ซึ่งผู้ป่วยจะมีอาการบวมและปวดมากที่บริเวณแก้มก้นหรือขอบรู/ปากทวารหนัก หรืออาจมีอาการปวดข้างในทวารหนัก มักมีไข้ร่วมด้วย ฝีหนองเหล่านี้ในที่สุดก็จะเซาะออกสู่ภายนอกผ่านทางผิวหนังบริเวณใกล้รูทวารหนัก ซึ่งอาจเป็นการเซาะมาตามรูเดิม หรือเซาะไปตามทางใหม่ก็ได้ ดังนั้นในผู้ป่วยบางคนอาจมีเส้นทางเชื่อมต่อออกสู่ภายนอกได้หลายทาง แต่ส่วนใหญ่จะมีรูเปิดด้านใน (ภายใน) ของทวารหนักเพียงรูเดียว
ฝีคัณฑสูตรแบ่งออกเป็น 4 ชนิด โดยแบ่งตามเส้นทางการเชื่อมต่อ ซึ่งจัดแบ่ง โดย A. G. Parks (ศัลยแพทย์ชาวอังกฤษ) จึงเรียกการแบ่งชนิดนี้ว่า Parks classification system คือ
1. Intersphincteric fistula เป็นชนิดที่พบได้บ่อยที่สุด คือประมาณ 70% เริ่มต้นจากการอักเสบที่ต่อมผลิตเมือกแล้วกลายเป็นฝีหนองที่บริเวณ Intersphincteric space (คือบริเวณที่อยู่ระหว่างกล้ามเนื้อหูรูดชั้นในและชั้นนอก) หลังจากนั้นฝีก็เซาะลงไปยังด้านล่างและเปิดออกสู่ภายนอก บริเวณใกล้ๆกับรูทวารหนัก การเซาะของฝีจนเกิดเป็นทางติดต่อกับภาย นอกนั้น อาจเกิดจากฝีที่แตกเอง หรือเกิดจากการผ่าตัดระบายหนองก็ได้ ฝีคัณฑสูตรชนิดนี้สามารถใช้นิ้วตรวจคลำหาได้ค่อนข้างง่าย
2. Transphincteric fistula เป็นชนิดที่พบได้รองลงมา คือประมาณ 25% เริ่มต้นจากการอักเสบของต่อมผลิตเมือกเช่นกัน แต่ฝีหนองที่เกิดจะทะลุผ่านชั้นกล้ามเนื้อหูรูดชั้นนอก ดัง นั้นเมื่อหนองแตกก็จะเซาะผ่านกล้ามเนื้อหูรูดชั้นนอกออกมาสู่ผิวหนังด้านนอกห่างออกไปจากรู /ปากทวารหนักมากกว่าชนิดแรก การใช้นิ้วตรวจคลำหาเส้นทางของฝีชนิดนี้จะทำได้ค่อนข้างยาก
3. Suprasphincteric fistula เป็นชนิดที่พบได้น้อย คือประมาณ 5% เริ่มต้นจากการอักเสบของต่อมเมือกเช่นกัน และเกิดเป็นฝีหนองที่บริเวณระหว่างกล้ามเนื้อหูรูดชั้นในและชั้น นอก แต่เมื่อหนองแตกออกจะเซาะขึ้นไปด้านบนในตำแหน่งเหนือต่อกล้ามเนื้อหูรูดชั้นนอก และเซาะกลับลงมาเปิดออกสู่ภายนอกที่ผิวหนังซึ่งห่างออกไปจากรู/ปากทวารหนักมากกว่าชนิดแรก การคลำตรวจหาเส้นทางของฝีชนิดนี้ทำได้ค่อนข้างยากเช่นกัน
4. Extrasphincteric fistula เป็นชนิดที่พบได้น้อยมาก คือประมาณ 1% โดยอาจเกิดจากการเป็นฝีคัณฑสูตรชนิด Transphincteric fistula ก่อน แล้วหนองก็จะกัดเซาะขึ้นไปด้านบนเหนือต่อกล้ามเนื้อหูรูดชั้นนอกและแตกทะลุเข้าตรงส่วนปลายๆของลำไส้ตรง (Rectum) หรืออาจเกิดจากสาเหตุอื่นๆ นอกเหนือจากการเป็นฝีหนองตามที่ได้กล่าวไปแล้ว การคลำตรวจหาเส้นทางของฝีชนิดนี้ทำได้ยาก
แพทย์วินิจฉัยโรคฝีคัณฑสูตรได้อย่างไร?
แพทย์วินิจฉัยโรคฝีคัณฑสูตรโดย อาศัยอาการร่วมกับการตรวจร่างกาย โดยการสังเกตหารอยบุ๋มหรืออาจจะเป็นตุ่มนูนเล็กๆ อยู่ใกล้ๆกับรูทวาร การตรวจหาน้ำเหลืองที่ไหลซึมออกมาร่วมกับการสอดนิ้วมือเข้าไปตรวจในทวารหนักเพื่อหารูเปิดภายในของทวารหนัก และทิศทางของช่องทางเชื่อมต่อ การกดและรูดช่องทวารหนักอาจจะช่วยให้น้ำเหลืองไหลซึมออกมาสังเกตุได้ง่ายขึ้น หากตรวจหารูเปิดภายในทวารหนักไม่เจอ หรือมีรูเปิดภายนอกที่บริเวณผิวหนังหลายรู หรือผู้ป่วยที่ได้รับการรักษาแล้วกลับมาเป็นอีก ต้องอาศัยการตรวจพิเศษเพิ่มเติม ได้แก่ การฉีดสีเข้าในรูและถ่ายเอ๊กซเรย์ในท่าต่างๆ และ/หรือการใช้หัวเครื่องตรวจอัลตราซาวน์สอดเข้าไปในรูทวารและตรวจดู หรือตรวจโดยการใช้เอกซเรย์คอมพิวเตอร์ หรือคลื่นแม่เหล็กไฟฟ้าเอมอาร์ไอ ตรวจภาพช่องท้องน้อย/ทวารหนัก เป็นต้น
รักษาโรคฝีคัณฑสูตรอย่างไร?
การรักษาโรคฝีคัณฑสูตร แบ่งออกเป็น
1. การรักษาฝีหนองในระยะก่อนที่จะเป็นฝีคัณฑสูตร คือ การผ่าฝีเพื่อระบายหนองออก ร่วมกับการให้ยาปฏิชีวนะ ยาแก้ปวดลดไข้ รวมทั้งการดูแลทำความสะอาดบริเวณทวารหนัก การใช้น้ำอุ่นประคบช่วยลดอาการบวมและอาการปวด ฝีที่ระบายหนองออกแล้ว มีโอกาสกลายเป็นฝีคัณฑสูตรได้ประมาณ 40-50%
2. การรักษาฝีคัณฑสูตร ในผู้ป่วยที่ไม่ได้มีอาการใดๆปรากฏ แต่ตรวจพบรูเปิดและเส้นทางเชื่อมต่อโดยบังเอิญจากการตรวจทวารหนักด้วยสาเหตุอื่นๆ ไม่ต้องให้การรักษา แต่สำหรับผู้ป่วยที่มีอาการต้องให้การรักษาโดยการผ่าตัด ซึ่งมีหลายเทคนิควิธี ได้แก่
- Fistulotomy ทำโดยการใส่ตัวนำทาง (Probe) เข้าไปที่รูเปิดที่ผิวหนังจนกระทั่งไปโผล่ออกที่รูเปิดภายในทวารหนัก แล้วใช้มีดหรือจี้ไฟฟ้ากรีดเปิดเส้นทางเชื่อมต่อทั้งเส้นทางให้ทะลุออกสู่ภายนอก กลายเป็นแผลเปิด ซึ่งต้องใช้เวลาดูแลรักษาแผลประมาณ 4-5 สัปดาห์ เนื้อเยื่อจึงจะขึ้นมาจนเต็มแผล วิธีนี้จะใช้กับฝีคัณฑสูตรชนิด intersphincteric fistula
- Seton ligation วิธีนี้เหมาะสำหรับฝีชนิด Transphincteric fistula, Suprasphincteric fistula, Extrasphincteric fistula, ฝีคัณฑสูตรที่มีหลายเส้นทางเชื่อมต่อหลายเส้นทาง ฝีคัณฑ สูตรในผู้หญิงที่มีรูเปิดอยู่ด้านบนต่อรูทวารหนัก ฝีคัณฑสูตรในผู้ป่วยโรคลำไส้อักเสบเรื้อรัง และผู้ป่วยที่การหดรัดตัวของกล้ามเนื้อหูรูดไม่ดี วิธีการคือการใช้เส้นไหม เส้นใยที่ทำจากยาง หรือเส้นใยที่หดและยืดได้/อีลาสติก (Elastic) ใส่เข้าไปในเส้นทางเชื่อมต่อแล้วนำปลายทั้ง 2 ปลายของเส้นไหมออกมาผูกรัดที่ด้านนอก หลังจากนั้นทุกๆสัปดาห์ แพทย์จะนัดผู้ป่วยมาเพื่อผูกรัดดึงเส้นไหมให้แน่นขึ้นไปเรื่อยๆ จนในที่สุดเส้นไหมก็จะทำหน้าที่เหมือนใบมีดที่ค่อยๆตัดเนื้อเยื่อออกจนทำลายเส้นทางการเชื่อมต่อให้หายไปได้ โดยรวมจะใช้เวลาประมาณ 6-8 สัปดาห์ วิธีนี้จะคล้ายกับ Fistulotomy นั่นเอง เพียงแต่ใช้เส้นไหมแทนมีด และใช้เวลาที่นานกว่ามาก ทั้งนี้เพื่อลดการเกิดภาวะแทรกซ้อนที่สำคัญหากใช้วิธี Fistulotomy ในผู้ป่วยกลุ่มนี้คือ การกลั้นอุจจาระไม่ได้
- Fistulectomy with mucosal advancement flap วิธีนี้ใช้ในผู้ป่วยกลุ่มเดียวกับผู้ป่วยกลุ่มที่ใช้ Seton ligation ยกเว้นในผู้ป่วยโรคลำไส้อักเสบเรื้อรัง วิธีการรักษาคล้ายกับ Fistulotomy แต่จะตัดส่วนของเส้นทางเชื่อมต่อออกไปด้วย แล้วตามด้วยการใช้เนื้อเยื่อบางส่วนจากลำไส้ตรง (Rectum) มาปิดแผลและเย็บซ่อมกล้ามเนื้อหูรูด
นอกจากนี้ก็ยังมีผู้คิดค้นเทคนิควิธีใหม่ๆเพิ่มขึ้นมาเรื่อยๆ ได้แก่ การใช้ Fibrin glue ซึ่งเป็นกาวแบบหนึ่ง หรือใช้สารเคมีอื่นๆ ที่มีคุณสมบัติคล้ายกาว เช่น Gore Bio-A fistula plug ฉีดเข้าไปในเส้นทางเชื่อมต่อเพื่อไปปิดเส้นทางนั่นเอง นอกจากนี้ยังมีวิธีอื่นๆ เช่น LIFT technique (Ligation of intersphincteric fistula tract technique) , VAAFT technique (Video-assisted anal fistula treatment technique) เป็นต้น
3. ผู้ป่วยฝีคัณฑสูตรที่ยังไม่ได้ผ่าตัดรักษา หากเกิดเป็นฝีหนองกำเริบขึ้นมา ต้องรักษาฝีหนองให้หายก่อนโดยการกรีดผ่าฝีธรรมดาเพื่อระบายหนองออก และให้ยาปฏิชีวนะ เมื่อฝีหนองหายแล้วจึงนำผู้ป่วยไปผ่าตัดรักษาต่อไป
โรคฝีคัณฑสูตรรุนแรงไหม? มีผลข้างเคียงอย่างไร?
ความรุนแรงและผลข้างเคียงของฝีคัณฑสูตร คือ
1. เมื่อช่องทางเชื่อมต่ออุดตัน และกลายเป็นฝีหนอง เชื้อโรคอาจลุกลามเข้าสู่กระแสเลือดและทำให้เกิดผลข้างเคียงคือภาวะติดเชื้อในกระแสเลือด (ภาวะพิษเหตุติดเชื้อ/ภาวะติดเชื้อในกระแสเลือด) ตามมาได้
2. การผ่าตัดแต่ละวิธีมีโอกาสที่จะเกิดภาวะแทรกซ้อน/ผลข้างเคียงที่สำคัญ คือการกลั้นอุจจาระไม่ได้ โดยอัตราการเกิด ขึ้นอยู่กับแต่ละเทคนิควิธี
3. ผู้ป่วยที่ได้รับการผ่าตัดรักษาไปแล้ว มีโอกาสกลับมาเป็นใหม่ได้อีก โดยอัตราการกลับเป็นใหม่ ขึ้นอยู่กับชนิดของฝีคัณฑสูตรและเทคนิควิธีผ่าตัดที่ใช้
ดูแลตนเองอย่างไรเมื่อเป็นโรคฝีคัณฑสูตร?
ผู้ป่วยหลังการผ่าตัดรักษา สามารถให้การรักษาแบบผู้ป่วยนอกได้ โดยผู้ป่วยต้องทำความสะอาดแผลทุกวันด้วย
- การล้างทำความสะอาดตามแพทย์ผ่าตัดและพยาบาลแนะนำ
- การแช่ก้นด้วยน้ำอุ่นประมาณ 15 นาที วันละ 2-3 ครั้ง
- การป้องกันไม่ให้ท้องผูกโดยการรับประทานผักผลไม้ หรือธัญพืชให้เพียงพอ หรือกินใยอาหารสำเร็จรูปเสริม หรือใช้ยาระบาย
- หลังถ่ายอุจจาระควรล้างทำความสะอาดและซับให้แห้งด้วยทิชชูที่อ่อนนุ่ม
- การรักษาความสะอาดแผล/ปากทวารหนัก
- การทำความสะอาดแผล/ปากทวารหนักหลังถ่ายอุจจาระทุกครั้ง
- ใช้ทิชชูที่อ่อนนุ่ม หรือทิชชูเปียกในการทำความสะอาด
- แช่ก้นด้วยน้ำอุ่นดังได้กล่าวแล้ว
- และป้องกันอาการท้องผูก และอาการท้องเสีย
ผู้ป่วยโรคฝีคัณฑสูตรควรพบแพทย์เมื่อไหร่?
ผู้ป่วยโรคฝีคัณฑสูตรควรพบแพทย์เมื่อ
1. เมื่อมีฝีหนองเกิดขึ้นบริเวณใกล้ๆรู/ปากทวารหนัก
2. เมื่อมีอาการปวดและบวมบริเวณแก้มก้น หรือบริเวณขอบรูทวารหนัก มีน้ำ เหลืองซึมออกมาจากรูที่ผิวหนัง ซึ่งเป็นอาการของฝีคัณฑสูตร
3. มีแผลเรื้อรังบริเวณรอบๆปากทวารหนัก เพื่อแยกว่าไม่ใช่แผลจากโรคมะเร็ง
4. อุจจาระเป็นเลือด เพื่อแยกว่าไม่ใช่แผลมะเร็ง
5. เจ็บแผลมาก
6. เมื่อกังวลในอาการ
7. แต่เมื่อพบแพทย์แล้ว ควรรีบพบแพทย์ก่อนนัดเมื่อ
- อาการต่างๆหลังพบแพทย์แล้วเลวลง หรือผิดไปจากเดิม
- ยังกังวลในอาการ
ป้องกันโรคฝีคัณฑสูตรอย่างไร?
การป้องกันโรคฝีคัณฑสูตร คือ
- ป้องกันการเกิดแผลบริเวณปากทวารหนักจากสาเหตุต่างๆดังกล่าวแล้วในหัวข้อสาเหตุ/ปัจจัยเสี่ยง ที่ป้องกันได้ เช่น การป้องกันโรคแผลรอยแยกขอบทวารหนัก แผลปริขอบทวารหนัก เป็นต้น
- กินผัก และผลไม้เพิ่มมาก เพื่อป้องกันอาการท้องผูก ที่การเบ่งอุจจาระเป็นสาเหตุให้เกิดแผลบริเวณปากทวารหนักได้
- ดื่มน้ำสะอาดอย่างน้อยวันละ 6-8 แก้ว เพื่อป้องกันอาการท้องผูก
- ใช้ทิชชูที่อ่อนนุ่มในการทำความสะอาดหลังอุจจาระเสมอ เพื่อป้องกันการเกิดแผล
- รักษาความสะอาดบริเวณปากทวารหนักเสมอ และควรล้างให้สะอาดทุกครั้งหลังการอุจจาระเพื่อป้องกันการติดเชื้อในบริเวณปากทวารหนัก
- เมื่อมีแผลบริเวณปากทวารหนัก ควรรีบพบแพทย์เพื่อการรักษาแต่เนิ่นๆ ไม่ปล่อยให้แผลเรื้อรังจนเกิดเป็นหนอง
- รักษาสุขอนามัยพื้นฐาน (สุขบัญญัติแห่งชาติ) เพื่อให้มีร่างกายแข็งแรง ลดโอกาสในการติดเชื้อต่างๆ
บรรณานุกรม
- http://emedicine.medscape.com/article/190234-overview#showall [2017,Jan28]
- http://en.wikipedia/org/wiki/Anal_fistula [2017,Jan28]
- http://fitsweb.uchc.edu/student/selectives/Luzietti/Painful_anus_fistula_in_ano.html [2017,Jan28]
- http://www.proctocure.com/anal_fistula.php [2017,Jan28]
- http://www.netdoctor.co.uk/procedures/surgical/a4712/anal-fistula/ [2017,Jan28]
Updated 2017,Jan28


