แผลรอยแยกขอบทวารหนัก แผลปริขอบทวารหนัก (Anal fissure)
- โดย แพทย์หญิง สลิล ศิริอุดมภาส
- 28 มกราคม 2566
- Tweet
สารบัญ
- บทนำ: คือโรคอะไร? พบบ่อยไหม?
- อะไรคือสาเหตุ/ปัจจัยเสี่ยงของโรคแผลรอยแยกขอบทวารหนัก?
- โรคแผลรอยแยกขอบทวารหนักเกิดได้อย่างไร?
- โรคแผลแยกขอบทวารหนักมีอาการอย่างไร?
- แพทย์วินิจฉัยโรคแผลรอยแยกขอบทวารหนักอย่างไร?
- รักษาโรคแผลรอยแยกขอบทวารหนักอย่างไร?
- โรคแผลรอยแยกขอบทวารหนักรุนแรงไหม? มีผลข้างเคียงไหม?
- ดูแลตนเองและป้องกันโรคแผลรอยแยกขอบทวารหนักอย่างไร?
- ควรพบแพทย์เมื่อไหร่?
- บรรณานุกรม
บทความที่เกี่ยวข้อง
- ริดสีดวงทวาร (Hemorrhoids or piles)
- มะเร็งทวารหนัก (Anal cancer)
- ฝีคัณฑสูตร (Anal fistula)
- ยาแก้ท้องผูก (Anticonstipation)
- โรคติ่งเนื้อเมือกลำไส้ใหญ่ หรือ โพลิพลำไส้ใหญ่ (Colorectal polyp)
- มะเร็งเม็ดเลือดขาว (Leukemia)
- มะเร็งลำไส้ใหญ่ (Colon cancer)
- กลั้นอุจจาระไม่อยู่ หรือ อุจจาระเล็ด (Fecal incontinence)
บทนำ: คือโรคอะไร? พบบ่อยไหม?
แผลรอยแยกขอบทวารหนัก (Anal fissure) คือโรคที่มีแผลรอยแยก/แผลปริที่ขอบทวารหนัก สาเหตุหลักคือ จากการถ่ายอุจจาระก้อนที่ใหญ่และแข็งจนเกิดการครูดบาดทวารหนักและกลายเป็นแผล ทำให้ผู้ป่วยมีอาการเจ็บรูทวารหนักเวลาถ่ายอุจจาระ และอาจมีเลือดออกเล็กน้อย แผลรอยแยก/ปรินี้อาจเป็นเพียงแค่ชั่วคราวหรือกลายเป็นแผลเรื้อรังก็ได้ การรักษามีทั้งการใช้ยา,และการผ่าตัด,ร่วมกับการปรับเปลี่ยนพฤติกรรมการขับถ่ายอุจจาระ
แผลรอยแยกขอบทวารหนัก พบบ่อยทั่วโลก พบทุกเชื้อชาติ ทุกวัย ตั้งแต่วัยทารกจนถึงผู้สูงอายุ มีรายงานพบในผู้ใหญ่ประมาณ 1 รายต่อผู้ใหญ่ 350 คน พบมากช่วงวัย 15-40 ปี พบเพศหญิงและเพศชายใกล้เคียง
อนึ่ง: ชื่ออื่นของแผลรอยแยกขอบทวารหนัก เช่น แผลปริขอบทวารหนัก, แผลที่ขอบทวารหนัก, แผลที่ปากทวารหนัก
อะไรคือสาเหตุ/ปัจจัยเสี่ยงของโรคแผลรอยแยกขอบทวารหนัก?
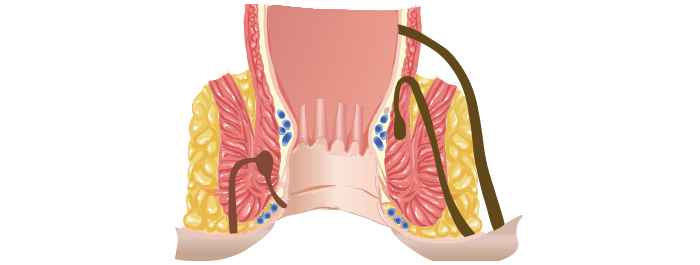
แผลรอยแยกที่ขอบทวารหนักเกิดได้จากหลายสาเหตุ เช่น
- อุจจาระก้อนใหญ่และแข็ง หรือท้องผูกซึ่งเป็นสาเหตุที่พบได้บ่อยที่สุด
- ถ่ายอุจจาระเหลวเรื้อรัง หรือ ท้องเสียเรื้อรัง เพราะเพิ่มการทำงานของกล้ามเนื้อ หูรูดปากทวารหนัก
- การคลอดลูกทางช่องคลอดในผู้หญิง
- การร่วมเพศทางทวารหนัก
- การใช้เครื่องมือตรวจที่ต้องใส่เข้าไปในทวารหนัก ที่รวมถึงการใช้นิ้วตรวจภายในทวารหนัก/การตรวจทางทวารหนัก (Per rectal examination ย่อว่า PR/พีอาร์)
- การเป็นโรคบางอย่าง เช่น โรคซิฟิลิส โรคหนองใน วัณโรคลำไส้, ลำไส้อักเสบเรื้อรังที่ชื่อ โรคโครห์น (Crohn’s disease), ติดเชื้อไวรัสเอชไอวี (HIV) และโรคมะเร็งเม็ดเลือดขาว ฯลฯ
โรคแผลรอยแยกขอบทวารหนักเกิดได้อย่างไร?
ทวารหนัก (Anus) คือลำไส้ส่วนที่ต่อมาจากลำไส้ใหญ่ตอนปลายที่เรียกว่า ‘ไส้ตรง’ (Rectum)และเป็นส่วนที่ปลายจะเปิดออกสู่ภายนอก มีความยาวประมาณ 2 เซนติเมตร ประกอบไปด้วยชั้นเนื้อเยื่อเมือก, ชั้นใต้เนื้อเยื่อเมือก (Submucosa), และชั้นของกล้ามเนื้อ
บริเวณรอยต่อของเนื้อเยื่อเมือกบุผิวระหว่างทวารหนักและลำไส้ตรงนั้นเรียกว่า Dentate line และส่วนของรอยต่อระหว่างทวารหนักกับผิวหนังของก้นเรียกว่า Anal verge
- เซลล์เนื้อเยื่อเมือกบุผิวของลำไส้ตรงจะประกอบด้วย เซลล์รูปแท่งเรียงตัวชั้นเดียวเรียกว่า Columnar cell
- ส่วนเซลล์เนื้อเยื่อเมือกบุผิวของทวารหนักมีหลายชั้นเรียกว่า Squmaous cell ซึ่งเป็นเซลล์ชนิดเดียวกับผิวหนังโดยที่จะไม่มี ขน, ต่อมไขมัน, หรือต่อมเหงื่อ,เหมือนกับผิวหนัง แต่จะมีเส้นประสาทรับความรู้สึกมากกว่า ทำให้เมื่อมีบาดแผลเพียงเล็กน้อยก็จะรู้สึกเจ็บได้มากกว่านั่นเอง
- ชั้นของกล้ามเนื้อที่อยู่รอบทวารหนัก (หูรูด) แบ่งออกเป็น 2 ชั้น คือ ชั้นกล้ามเนื้อหูรูด ชั้นใน, และชั้นกล้ามเนื้อหูรูด
- หูรูดชั้นใน: ประกอบด้วยกล้ามเนื้อชนิดกล้ามเนื้อเรียบ ซึ่งคือกล้ามเนื้อที่เราไม่สามารถควบคุมการทำงานได้
- ส่วนหูรูดชั้นนอก: ประกอบด้วยกล้ามเนื้อลายซึ่งคือกล้ามเนื้อที่เราสามารถควบคุมการบีบหดตัวได้เมื่อต้องการจะถ่ายอุจจาระ
จากการศึกษาพบว่า ในผู้ป่วยส่วนใหญ่ที่มีแผลที่ขอบทวารหนักนั้น หูรูดชั้นในมีการหดตัวมากกว่าปกติ จนทำให้เกิดความดันของรูทวารหนักมากกว่าปกติ จึงเป็นผลให้เลือดไหลเวียนมาเลี้ยงน้อยลง ส่งผลต่อเนื่องให้เกิดบาดแผลได้ง่ายและแผลก็จะหายได้ยากด้วย
หากให้ผู้ป่วยนอนหงาย ผู้ป่วยที่มีแผลจากการบาดเจ็บนั้น ประมาณ 99% จะพบบาดแผลรอยแยก/แผลปริที่บริเวณด้านล่าง (หรือด้านหลังตามลักษณะทางกายวิภาค) เนื่องจากเป็นบริเวณที่ชั้นกล้ามเนื้อบางกว่าบริเวณอื่นๆและมีเลือดไหลเวียนมาเลี้ยงน้อยกว่า ที่เหลืออีกประมาณ 1% จะพบบริเวณด้านบน (หรือด้านหน้าตามลักษณะทางกายวิภาค)
สำหรับผู้หญิงจะพบสัดส่วนของการเป็นแผลบริเวณด้านบนมากกว่าผู้ชาย คือ พบประมาณ 10% เนื่องจากด้านบนของผู้หญิงติดกับช่องคลอดจึงทำให้กล้ามเนื้อบริเวณนี้บางกว่าของผู้ชายจึงมีโอกาสเกิดแผลได้มากกว่า รวมทั้งอาจเกิดจากการบาดเจ็บตอนคลอดลูกผ่านช่องคลอดซึ่งช่องคลอดอาจฉีกขาดจนถึงบริเวณด้านบนของทวารหนักได้
หากพบแผลบริเวณด้านข้าง: แสดงว่าผู้ป่วยกำลังป่วยเป็นโรคบางอย่างอยู่ตามที่ได้กล่าวไปแล้วใน ‘หัวข้อ สาเหตุฯ’
โรคแผลรอยแยกขอบทวารหนักมีอาการอย่างไร?
ผู้ป่วยแผลรอยแยกขอบทวารหนักจะมีอาการทั่วไป ได้แก่
- เจ็บรูทวารหนักเวลาจะถ่ายอุจจาระ คือ เมื่อลำไส้ตรงมีการบีบตัวขับเคลื่อน อุจจาระไปที่ทวารหนัก, เมื่ออุจจาระเคลื่อนผ่านบาดแผลก็จะเจ็บปวดมากขึ้น, เมื่อถ่ายอุจจาระออกไปแล้วจะยังคงมีอาการเจ็บอยู่ซึ่งอาจเป็นอยู่เพียงไม่กี่นาทีจนถึงเป็นชั่วโมง
- อาการเจ็บเหล่านี้ ทำให้ผู้ป่วยไม่อยากถ่ายอุจจาระ อาจพยายามกลั้นอุจจาระไว้ และทำให้เกิดอาการท้องผูกตามมา, อุจจาระก็จะยิ่งมีปริมาณมากและแข็งมากขึ้น และเมื่อถ่ายอุจจาระออกมาก็ยิ่งทำให้เกิดบาดแผลเพิ่มขึ้นต่อไป และกลายเป็นแผลเรื้อรังในที่สุด
- นอกจากอาการเจ็บดังกล่าว:
- บนก้อนอุจจาระอาจมีเลือดสดเคลือบอยู่เล็กน้อย แต่จะไม่ปนเป็นเนื้อเดียวกับอุจจาระ, บางครั้งอาจมองไม่เห็นเลือดบนอุจจาระ แต่เมื่อใช้ทิชชูเช็ดทำความสะอาดรูทวารจะเห็นเลือดสดติดอยู่กับทิชชูได้, แต่ทั้งนี้ โรคนี้จะไม่เป็นสาเหตุของการถ่ายเป็นเลือดสดหรือมีเลือดไหลออกมาเป็นปริมาณมาก
- ผู้ป่วยบางคนอาจมีอาการคันรอบรูทวาร, มีมูกไหลจากบริเวณแผล, และอาจมีกลิ่นเหม็นได้
- และอาการเจ็บรูทวารหนักอาจส่งผลให้มีอาการเจ็บเวลาปัสสาวะได้, หรือทำให้ปวดปัสสาวะบ่อยด้วยได้ เพราะการอักเสบจากแผลที่ทวารหนักอาจส่งผลให้เกิดการอักเสบของทางเดินปัสสาวะร่วมด้วยได้
แพทย์วินิจฉัยโรคแผลรอยแยกขอบทวารหนักอย่างไร?
แพทย์วินิจฉัยโรคแผลรอยแยกขอบทวารหนักจากอาการเป็นหลัก ร่วมกับการตรวจดูทวารหนักพบรอยแผลแยก/ปริที่บริเวณทวารหนักด้านบนหรือด้านล่าง,
แต่หากตรวจพบแผลปริที่บริเวณด้านข้างของทวารหนัก จะ ต้องตรวจร่างกายและตรวจทางห้องปฏิบัติการเพิ่มเติมเพื่อค้นหาโรคร่วมที่ผู้ป่วยกำลังเป็นอยู่ เช่น ตรวจเลือดหาการติดเชื้อซิฟิลิส, เชื้อเอชไอวี, หรือตรวจหามะเร็งเม็ดเลือดขาว เป็นต้น
หากผู้ป่วยมีอาการถ่ายเป็นเลือดสดร่วมด้วย จะต้องตรวจพิเศษเพิ่มเติมเพื่อหาสาเหตุอื่นๆเพราะโรคนี้จะไม่ก่ออาการนี้ ได้แก่การส่องกล้องตรวจลำไส้ใหญ่เพื่อวินิจฉัยมะเร็งลำไส้ใหญ่ หรือ โรคติ่งเนื้อเมือกลำไส้ใหญ่
ลักษณะของบาดแผลรอยแยก/ปริ หากเป็นแผลที่เกิดขึ้นเฉียบพลัน แผลจะตื้น, เกิดรอยแยกเฉพาะส่วนของเยื่อเมือกบุผิวซึ่งอาจจะตรวจมองหาได้ค่อนข้างยาก เพราะอาจถูกบดบังด้วยรอยย่นปกติรอบๆปากทวารหนัก, รอบๆแผลอาจมีอาการบวมและแดงได้
หากผู้ป่วยปล่อยทิ้งไว้ไม่รักษาหรือรักษาแล้วแต่ไม่ได้ผล ก็จะกลายเป็นแผลเรื้อรัง คือ มีแผลนานมากกว่า 6 สัปดาห์ขึ้นไป โดยลักษณะของแผลเรื้อรัง คือ แผลจะค่อนข้างลึกที่ เกิดรอยแยกตั้งแต่ชั้นเยื่อเมือกบุผิวไปจนถึงชั้นใต้เยื่อเมือกบุผิว จึงตรวจมองหาได้ง่าย
- นอกจากนี้จะตรวจพบติ่งเนื้อร่วมด้วย เรียกว่า Sentinel pile หรือ Skin tag โดยจะพบที่บริเวณส่วนล่างถัดจากแผลออกไป และ
- ตรวจพบเยื่อบุผิวบริเวณส่วนบนถัดจากแผลขึ้นไป มีการหนาตัวขยายขนาดขึ้น (Enlarged anal papillae)
ความยาวของบาดแผลรอยแยก/ปริทั้งชนิดเฉียบพลันและเรื้อรังจะไม่เกินขอบเขตรอยต่อระหว่างทวารหนักและลำไส้ตรง (Dentate line), และขอบของแผลจะเรียบ, หากแผลมีลักษณะขรุขระ แข็ง หรือแผลมีความยาวเกิน Dentate line จะต้องตัดชิ้นเนื้อเพื่อการตรวจทางพยาธิวิทยาเพราะอาจเป็นแผลมะเร็งทวารหนัก หรือมะเร็งลำไส้ใหญ่ได้โดย ไม่ใช่โรคแผลรอยแยก/แผลปริ
รักษาโรคแผลรอยแยกขอบทวารหนักอย่างไร?
แนวทางการรักษาแผลรอยแยกขอบทวารหนัก:
- แผลรอยแยกขอบทวารหนักที่เกิดขึ้นเฉียบพลัน: แนวทางการรักษาจะอาศัยการใช้ยา, และการปรับเปลี่ยนพฤติกรรมการขับถ่ายอุจจาระเป็นหลัก, หากได้รับการรักษานาน 3 - 4 สัปดาห์ไปแล้วอาการไม่ดีขึ้นก็จะพิจารณาการผ่าตัดรักษาต่อไป
- สำหรับการรักษาแผลรอยแยกขอบทวารหนักเรื้อรัง: จะอาศัยการผ่าตัดเป็นหลักร่วมไปกับการปรับเปลี่ยนพฤติกรรมการขับถ่ายอุจจาระ
การรักษาด้วยยาและการปรับเปลี่ยนพฤติกรรมการขับถ่ายอุจจาระ:
- หลักการคือต้องทำให้อุจจาระนิ่ม, ไม่ท้องผูก, เพื่อไม่เกิดอุจจาระครูดรูทวารหนักเวลาถ่ายอุจจาระ:
- การทำให้อุจจาระนิ่ม คือ การเพิ่มกากใยอาหารให้กับอุจจาระ ได้แก่ การกินผักผลไม้มากๆ, หรือ อาจรับประทานใยอาหารสกัดซึ่งมีขายแบบสำเร็จรูป Psyllium, หรืออาจกินเม็ดแมงลักซึ่งมีราคาถูกกว่าแต่มีผลคล้ายกับ Psyllium ก็ได้, ร่วมกับการดื่มน้ำสะอาดอย่างพอเพียงอย่างน้อยวันละ 6 - 8 แก้วเมื่อไม่มีโรคต้องจำกัดน้ำดื่ม
- การทำให้ท้องไม่ผูกโดยการใช้ยาแก้ท้องผูก/ยาระบายช่วยในการเคลื่อนไหวบีบตัว ของลำไส้, รวมไปถึงการออกกำลังกาย การเคลื่อนไหวร่างกายเสมอๆ, เพื่อช่วยกระตุ้นให้ลำไส้เคลื่อนไหว
- การรักษาแผลและอาการเจ็บรูทวารหนัก: เช่น
- การแช่ก้นในน้ำอุ่นซึ่งจะเป็นการช่วยให้กล้ามเนื้อหูรูดที่บีบตัวมากเกินไปคลายตัวลงได้ ช่วยเพิ่มการไหลเวียนของเลือดบริเวณทวารหนักทำให้แผลหายได้ดีขึ้นเร็วขึ้น
- หากผู้ป่วยมีอาการเจ็บรูทวารหนักมากเวลาถ่าย อาจใช้ยาชาแบบทา ทาบริเวณรูทวารหนักก่อนนั่งถ่ายอุจจาระเพื่อช่วยลดอาการเจ็บได้ ซึ่งมีตัวยาอยู่หลายชนิด
- นอกจากนี้ ยังมียาในรูปแบบทาที่จะออกฤทธิ์คลายกล้ามเนื้อหูรูดช่วยลดอาการเจ็บได้ คือ ยา Nitroglycerin แต่อาจเกิดผลข้างเคียง เช่น ปวดและมึนศีรษะ หัวใจเต้นเร็วแรง หน้ามืดเป็นลม เจ็บหน้าอก (ห้ามซื้อยาตัวนี้ใช้เอง)
*** ทั้งนี้การซื้อยาทุกชนิดใช้เอง ควรต้องปรึกษาเภสัชกรประจำร้าน ขายยาก่อนเสมอ
การผ่าตัด:
การผ่าตัดมีอยู่ 2 วิธีหลัก คือ
- การตัดกล้ามเนื้อหูรูดชั้นใน (Lateral internal sphincterotomy) เพื่อให้กล้ามเนื้อเกิดการขยายตัวมากกว่าปกติ ทำให้ไม่เจ็บเวลาถ่ายอุจจาระ, อุจจาระผ่านได้สะดวก, และทำให้แผลมีโอกาสหายได้เร็วขึ้น
- การยืดขยายรูทวารหนัก(Anal dilatation) เพื่อให้กล้ามเนื้อหูรูดขยายตัว
อนึ่ง: การรักษาวิธีอื่น เช่น การฉีดสาร Botulism toxin หรือที่รู้จักกันในชื่อโบทอกซ์ (Botox) เข้าไปที่กล้ามเนื้อหูรูดชั้นในเพื่อให้หูรูดขยายตัว โดยจะมีผลคล้ายกับการผ่าตัด วิธีนี้จึงเป็นทางเลือกสำหรับผู้ป่วยที่เป็นแผลรอยแยก/ปริเฉียบพลันรวมทั้งผู้ป่วยที่เป็นแผลรอยแยก/ปริเรื้อรังด้วย แต่ฤทธิ์ของโบทอกซ์จะคงอยู่แค่ประมาณ 3-4 เดือน ดังนั้นผู้ป่วยที่มีแผลรอยแยก/ปริเรื้อรังจึงมีโอกาสกลับเป็นซ้ำได้มากกว่าวิธีการผ่าตัด, แต่ข้อดีก็คือ จะเกิดภาวะแทรกซ้อนเรื่องการ’กลั้นอุจจาระไม่อยู่’, น้อยกว่าผ่าตัด
โรคแผลรอยแยกขอบทวารหนักรุนแรงไหม? มีผลข้างเคียงไหม?
ทั่วไป ในโรคแผลรอยแยกทวารหนัก โอกาสหายและผลข้างเคียง ได้แก่
- ผู้ที่เกิดแผลรอยแยก/ปริเฉียบพลันมักจะหายได้เองในเวลาประมาณ 2 สัปดาห์
- ผู้ป่วยแผลรอยแยก/ปริเฉียบพลันที่ได้รับการรักษาจนหายแล้ว ประมาณ 30 - 70 % จะกลับมาเป็นแผลได้อีกหากมีอาการท้องผูก, อุจจาระแข็ง, กินอาหารที่มีกากใยน้อย, และดื่มน้ำน้อย
- ผู้ป่วยที่ได้รับการผ่าตัด อาจเกิดภาวะแทรกซ้อน/ผลข้างเคียงจากการผ่าตัด เช่น
- แผลติดเชื้อกลายเป็นฝีหนองพบได้ประมาณ 1 - 2%
- เลือดออกใต้ชั้นเยื่อบุผิวซึ่งมักจะเกิดเพียงเล็กน้อย
- แต่ที่เป็นปัญหาสำคัญ คือ เกิดอาการกลั้นอุจจาระไม่ได้ซึ่งพบได้ประมาณ 10 - 30%, โดยส่วนใหญ่จะเป็นการกลั้นการผายลมไม่ได้, มีอุจจาระเล็ดลอดออกมาเล็กน้อยพอเปื้อนกางเกงชั้นใน, อาการกลั้นอุจจาระไม่ได้จนอุจจาระออกมาเปรอะเปื้อนกางเกงหรือกระโปรงนั้นพบได้น้อย
ดูแลตนเองและป้องกันโรคแผลรอยแยกขอบทวารหนักอย่างไร?
การดูแลตนเองและการป้องกันโรคแผลรอยแยกขอบทวารหนัก ทั่วไป เช่น
- ในแต่ละวันควรกินอาหารที่มีกากใยให้ได้ปริมาณที่เหมาะสมที่ทำให้ถ่ายอุจจาระได้ทุกวัน, ป้องกันอาการท้องผูก, โดยเฉลี่ยควรได้รับใยอาหารวันละประมาณ 25 - 30 กรัม
- โดยผักและผลไม้ที่มีใยอาหารมาก เช่น มะเขือพวง ใบชะพลู ใบขี้เหล็ก คะน้า ถั่วฝักยาว ข้าวโพดอ่อน แครอด มะม่วงดิบ มะละกอสุก ฝรั่ง แอปเปิล ฯลฯ, รวมถึง
- ธัญพืชต่างๆ เช่น งา ถั่วเขียว ถั่วแดง รำข้าว ถั่วลิสง ข้าวโอต (Oat) ข้าวโพดต้ม
- แต่ต้องหลีกเลี่ยงอาหารที่มีกากใยที่ย่อยยาก, กากใยแหลมคม,ได้แก่ ถั่วเปลือกแข็ง (Nuts) เช่น อัลมอนด์ (Almond), พิสตาชิโอ (Pistachio), วอลนัท (Walnut), เม็ดมะม่วงหิมพานต์, และข้าวโพดคั่ว ,ข้าวโพดที่เป็นแผ่นกรอบ (Chips) ฯลฯ
- ดื่มน้ำให้ได้อย่างน้อยวันละ 6 - 8 แก้วเมื่อไม่มีโรคต้องจำกัดน้ำดื่มเพื่อช่วยให้อุจจาระไม่แข็ง ช่วยป้องกันท้องผูก
- ออกกำลังกายและเคลื่อนไหวร่างกายสม่ำเสมอเพื่อให้ลำไส้เคลื่อนไหว ขับถ่ายได้สะดวก ท้องไม่ผูก
- หลีกเลี่ยงอาหาร/เครื่องดื่มที่เป็นสาเหตุให้ท้องผูก เช่น ชา กาแฟอาหารประเภทแป้งแปรรูป (เช่น ขนมต่างๆ) และเนื้อสัตว์ที่มากเกินไป
- หากมีอาการท้องผูกต้องรีบดูแลรักษา
- หากมีอาการถ่ายอุจจาระเหลว/ท้องเสียบ่อยหรือเรื้อรัง ควรรีบพบแพทย์และรักษาเช่นกันเพราะ เป็นสาเหตุหนึ่งของโรคนี้
- สำหรับในเด็กทารกหากอุจจาระแข็งถ่ายยาก อาจต้องลองเปลี่ยนชนิดนมที่กินและให้ดื่มน้ำร่วม ด้วย
- หลีกเลี่ยงการมีเพศสัมพันธ์ผ่านทางทวารหนัก
ควรพบแพทย์เมื่อไหร่?
เมื่อมีอาการดังกล่าวใน’หัวข้ออาการฯ’ ควรพบแพทย์ เมื่อ
- ผู้ป่วยที่มีอาการเจ็บรูทวารหนักเวลาอุจจาระ หากได้พยายามรักษาโดยการปรับเปลี่ยนพฤติกรรมการขับถ่ายอุจจาระร่วมกับการใช้ยาระบายมาระยะหนึ่งแล้วอาการไม่ดีขึ้นหรือมีอาการกลับเป็นซ้ำอยู่บ่อยๆ
- หากผู้ป่วยถ่ายอุจจาระเป็นเลือดสดและ/หรือมีเลือดปนในเนื้ออุจจาระ ควรรีบพบแพทย์/ มาโรงพยาบาลเพื่อการวินิจฉัยหาสาเหตุโดยเฉพาะเพื่อแยกโรคมะเร็งลำไส้ใหญ่
บรรณานุกรม
- https://www.medicinenet.com/anal_fissure/article.htm [2023,Jan28]
- https://en.wikipedia.org/wiki/Anal_fissure [2023,Jan28]
- https://emedicine.medscape.com/article/196297-overview#showall [2023,Jan28]


